التهاب الكبد الڤيروسي سي
| المصدر الرئيسي للمقال: المكتب الاقليمي لمنظمة الصحة العالمية |
| التهاب الكبد الڤيروسي ج Hepatitis C | |
|---|---|
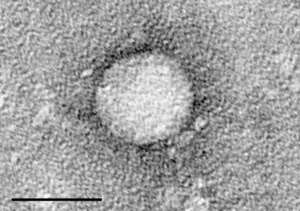 | |
| Electron micrograph of hepatitis C virus purified from cell culture. The scale = 50 nanometers | |
| التبويب والمصادر الخارجية | |
| التخصص | أمراض معدية[*] |
| ICD-10 | B17.1, B18.2 |
| ICD-9-CM | 070.70,070.4, 070.5 |
| OMIM | 609532 |
| DiseasesDB | 5783 |
| MedlinePlus | 000284 |
| eMedicine | med/993 ped/979 |
| Patient UK | فشل عرض الخاصية P1461: لم يتم العثور على الخاصية P1461. التهاب الكبد الڤيروسي سي |
| MeSH | D006526 |
التهاب الكبد الڤيروسي سي Hepatitis C، التهاب الكبد اللا أ ـ اللا ب المنقول بالحقن Parenterally non–A non-B hepatitis، التهاب الكبد اللا ب المرافق لنقل الدم Non-B transfusion associated hepatitis ـ التهاب الكبد اللا أ ـ اللا ب التالي لنقل الدم Posttransfusion non-A non-B hepatitis العدوى بفيروس التهاب الكبد سي HCV infection)، هو مرض معدٍ يصيب الكبد و يتسبب به فيروس الكبد (ج)، يعد التهاب الكبد الفيروسي (ج) من الأسباب المهمة لالتهاب الكبد المزمن ، وليس له أعراض في المراحل الأولى من الاصابة التي تمر عادة دون أن يعرف المصاب بحدوثها (أي أنه لا يسبب التهابآ حادآ في الكبد). ويصيب المرض الإنسان وتم نقله تجريبيا إلى الشمپانزي.
لم يكتشف الفيروس ج قبل سنة 1989م، ولذلك انتقل الفيروس عن طريق التبرع بالدم من الأشخاص الحاملين لهذا الفيروس، لأن الفحوصات التي كانت تعمل قبل التبرع بالدم للتأكد من سلامة الدم المنقول لم تشمل هذا الفيروس الذي لم يكن قد اكتشف بعد، وقد بدء بالفحص للكشف عن فيروس التهاب الكبد ج في عام 1992 وبذلك فإن التهاب الكبد الفيروسي ج يشكل حوالي 90% من حالات التهاب الكبد الناتجة بسبب تلوث الدم المنقول.
يكون البدء عادة مخاتلاً بقهم ووعكة بطنية مبهمة وغثيان وقئ؛ يترقى إلى يرقان بنسبة أقل مما يحدث في التهاب الكبد (ب). ورغم أن العدوى البدئية قد لا تترافق بأعراض (في ما يزيد عن 90٪ من الحالات) أو تترافق بأعراض خفيفة ، فإن نسبة مرتفعة من الحالات (50٪-80٪) تتطور إلى عدوى مزمنة. ومن هؤلاء الأشخاص المصابين بعدوى مزمنة يتفاقم حوالي نصفهم إلى التشمع أو إلى سرطان الكبد.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
الأعراض والعلامات
الحادة
لا يشتكي 60-70% من المصابين بفيروس التهاب الكبد من النوع "ج" عادة من أية أعراض وقت حدوث العدوى، وتظهر الأعراض فيما بعد، أي عند تحول الإصابة إلى التهاب مزمن. عادة ما تكون الأعراض الحادة عامة و غير شديدة، ومن هذه الأعراض العامة التي تظهر على المصاب:
- الاحساس بالتعب العام والارهاق.
- الغثيان و القيء.
- فقدان شهية.
- آلام في البطن.
- اسهال.
- ارتفاع في درجة الحرارة.[1]
المزمنة
تغدو الإصابة بفيروس التهاب الكبد(ج) مزمنة بعد 6 شهور من الإصابة الأولية، ينتهي حوالي 75% من مرضى التهاب الكبد (ج) بإصابة مزمنة و 60% منهم يصابون بتليف كبدي في النهاية، عادة ما تكون الأعراض المزمنة للإصابة أكثر وضوحاً، من الأعراض المميزة للإصابة بالتهاب الكبد:
- اليرقان أواصفرار الجلد.
- الحكة.
- اصفرار صلبة العين.
- تغير لون البول و البراز.
- استسقاء
- دوالي المعدة و المريء.
- اعتلال دماغي كبدي.
يعتبر التخلص من الفضلات والمواد الضارة من أهم أعمال الكبد، وعندما تتأثر الوظيفة بسب الالتهاب المزمن يعاني المصاب من اليرقان وهو تراكم المادة الصفراء في الدم، ويصير لون البول أصفرآ غامقآ، والبراز ذا لون فاتح، كما ترتفع انزيمات الكبد.
تتحول الإصابة بالتهاب الكبد الفيروسي ج إلى اصابة مزمنة في حوالي 75% من حالات العدوى بالفيروس، ويصاب حوالي 20% من مجموع المصابين بتليف الكبد في المراحل المتقدمة، كما أن نسبة معينة من المرضى يصابون بسرطان الكبد نتيجة لالتهاب الكبد المزمن.
أمراض مرافقة
هنالك عدة أمراض و أعراض مرضية غير خاصة بالكبد تظهر في حالات الإصابة المزمنة بالتهاب الكبد (ج) منها:
- برفيرية جلدية آجلة إنگليزية: Porphyria cutanea tarda
- وجود الغلوبولينات البردية في الدم إنگليزية: Cryoglobulinemia
- التهاب كبيبات الكلى إنگليزية: Glomerulonephritis
- قلة الصفيحات الدموية إنگليزية: Thrombocytopenia
- حزاز جلدي إنگليزية: Lichen planus
علم الڤيروسات
الانتقال
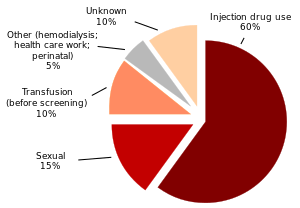
ينتقل التهاب الكبد سي بشكل رئيسي عن طريق الحقن. وتشمل المصادر الأولية للعدوي بالتهاب الكبد “سي” نقل الدم أو منتجاته من متبرعين غير متحري عنهم أو نقل منتجات الدم والتي لم يتم عليها تعطيل فيروسي أو التعرض عن طريق الحقن للدم عن طريق استخدام أدوات ملوثه أو معقمة تعقيماً قاصراً والإبر المستخدمة في الإجراءات الطبية أو إجراءات الأسنان أو إستخدام أشياء غير معقمة في الشعائر (مثل الختان والتخديش) أو الطب الشعبي (مثل الحجامة) أو أي أنشطة أخري تقصم الجلد (مثل الوشم أو ثقب الجلد) ومعاقرة المخدرات داخل الوريد. والمخالطون في الأسرة والمخالطون الجنسيون مع أشخاص مصابين بالالتهاب الكبدي (ج) في اختطار هامشي. وقد تم توثيق كلاً من الانتقال الجنسي والانتقال من الأم إلي الطفل ولكنه نادر.
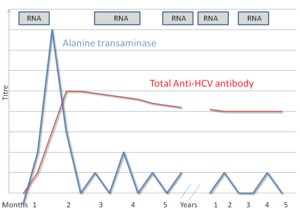
وتتراوح فترة العدوى من أسبوعين إلى 6 أشهر؛ وغالباً 6-9 أسابيع. وقد تستمر العدوى المزمنة مدة عشرين عاماً قبل بدء التشمع أو الورم الكبدي. تستمر فترة السراية من أسبوع أو أكثر قبل بدء الأعراض الأولى؛ وقد تستمر إلى أجل غير مسمى في معظم الأشخاص. ويبدو أن ذروة تركيز الفيروس تتناسب مع ذروة فعالية الإنزيمات ناقلة أمين الألانين.
الاستعداد للعدوى عام. ولا تعرف درجة المناعة التي تعقب العدوى غير معروفة. وقد أظهرتكرر الإصابة بعدوى التهاب الكبد “سي”.
تنتقل العدوى من الشخص المصاب إلى السليم عن طريق الدم الملوث بالفيروس المعدي، ويكون ذلك بالطرق التالية :
- أخذ دم منقول قبل عام 1992 أي قبل بدء فحص كشف فيروس التهاب الكبد الفيروسي (ج).
- زراعة الأعضاء (كلية، كبد، قلب) من متبرع مصاب.
- مرضى الفشل الكلوي الذين يقومون بعملية الغسيل الكلوي معرضين لخطر العدوى بفيروس الالتهاب الكبدي (ج).
- المشاركة في الإبر المستعملة لحقن الأدوية المخدرة.
- الوخز أو الجرح اللاإرادي بإبرة أو مشرط ملوث بالفيروس أثناء العمل في المختبرات أو في غرف العمليات أو للعاملين في غسيل الكلى.
- الوشم أو الحجامة بإبر وأدوات غير معقمة، أو الحلاقة بموس ملوث بدم شخص مصاب بالفيروس.
- الجماع الجنسي، واحتمالية الإصابة عبر الجماع ضئيلة لأن الفيروس لا يوجد بكثرة في سوائل الجسم، ولذلك فإن انتقاله لا يحصل بصورة مؤكدة.
- الشذوذ الجنسي أو العلاقات الجنسية المتعددة الشركاء.
- الفيروس لا ينتقل بسهولة بين المتزوجين أو من الأم إلى الطفل
- لا تنتقل العدوى بفيروس التهاب الكبد بمصافحة أو معانقة الشخص المصاب بالمرض أو حامل الفيروس المعدى أو الجلوس بجانبه.
- استخدام أقراط ملوثة مثل أقراط الأذن والأنف.
- مشاركة المريض في أدوات العناية الشخصية الخاصة به.
- أدوات أطباء الأسنان في حال تلوثها بالفيروس وعدم تعقيمها بصورة جيدة.
التشخيص
يمكن تشخيص الاصابة بالتهاب الكبد الفيروسي ج بعمل تحليل مخبري للدم، يكشف فيه عن وجود الأجسام المضادة للفيروس. كما أن تحليل وظائف الكبد في الدم يبين مدى تأثر خلايا الكبد بالالتهاب الكبدي الفيروسي ج. يلجأ الطبيب في الحالات المتقدمة لأخذ خزعة من الكبد لمعرفة حالة خلايا الكبد وتأثرها والتأكد من وجود الالتهاب الكبدي الفيروسي ج.
ويعتمد التشخيص على إظهار أضداد فيروس التهاب الكبد ج (anti-HCV). وهناك اختبارات مختلفة متاحة لتشخيص وترصد العدوى بفيروس التهاب الكبد “سي”. والاختبارات التي تكتشف الأضداد للفيروس تتضمن المقايسة المناعية الإنزيمية ومقايسة اللطخة المناعية المأشوبة. وتستعمل نفس مستضدات فيروس التهاب الكبد “سي” في كل من المقايسة المناعية الإنزيمية ومقايسة اللطخة المناعية. وهذه الاختبارات لا تفرق بين العدوى الحادة أو المزمنة أو التي تم شفاؤها. واختبارات المقايسة المناعية الإنزيمية التي يمكن تنسخها وغير باهظة التكلفة لتشخيص فيروس التهاب الكبد “سي” مناسبة لتحري المجموعات السكانية المعرضة للخطر ويوصى بها كاختبارات أولية للمرضى المصابين بمرض كبدي سريري. والاختبار السلبي للمقايسة المناعية الإنزيمية يكفي لاستبعاد تشخيص العدوى المزمنة بفيروس التهاب الكبد “سي” في المرضى المؤهلين مناعياً. وارتفاع الحساسية والنوعية لاختبارات الجيل الثالث من المقايسات المناعية الإنزيمية تغني عن الحاجة إلى مقايسة لطخ مناعية توكيدية في تشخيص الأفراد المصابين بمرض كبدي سريري، وبخاصة أولئك الذين لديهم عامل خطر لفيروس التهاب الكبد “سي”. والمقايسات باللطخ المناعية مفيدة كمقايسة تكميلية للأفراد أثناء التحري في الأوضاع غير السريرية وفي الأشخاص الذين لديهم اختبار إيجابي للمقايسة المناعية الإنزيمية السلبيين لرنا فيروس التهاب الكبد “سي”.
ويجب تأكيد وجود عدوى حادة أو مزمنة في المريض الإيجابي للمقايسة المناعية الإنزيمية بالمقايسة الحساسة في المصل لرنا فيروس التهاب الكبد “سي”. وقد تم وضع تقنيات لتضخيم الهدف باستعمال تفاعل سلسلة البوليميراز والتضخيم من خلال الاستنساخ (TMA) وتقنيات تضخيم الاشارة (الدنا المتفرع) لقياس مستويات رنا فيروس التهاب الكبد “سي”. ووجود مقايسة نوعية إيجابية وحيدة لرنا فيروس التهاب الكبد “سي” تؤكد التنسخ النشط لفيروس التهاب الكبد “سي”، ولكن مقايسة سلبية وحيدة لا تستبعد وجود فيروس في الدم وقد تعكس انخفاضاً عابراً في مستوى الفيروس أقل من مستوى اكتشاف المقايسة. لذلك يجب إجراء اكتشاف متابعة لرنا فيروس التهاب الكبد “سي” لتأكيد عدم وجود تنسخ نشط لفيروس التهاب الكبد “سي”. ويقدم التحديد الكمي لمستويات فيروس التهاب الكبد “سي” والنمط الجيني لفيروس التهاب الكبدي (ج) معلومات عن احتمال الاستجابة للمعالجة في المرضى الخاضعين لعلاج مضاد للفيروس. ويمكن أن تقدم خزعة الكبد تقييماً هستولوجيا مباشراً لإصابة الكبد نتيجة لفيروس التهاب الكبد “سي” ولكن لا يمكن استعمالها لتشخيص العدوى بفيروس التهاب الكبد “سي”.
الوقاية
تُطَبَّق إجراءات المكافحة العامة ضد العدوى بڤيروس التهاب الكبد ب. والگلوبلين المناعي الاتقائي غير فعال. وفي عمليات بنوك الدم، يجب أن يتم تحري المتبرعين روتينياً لكشف أضداد فيروس التهاب الكبد “سي” واستبعاد جميع وحدات دم المتبرعين الذين لديهم ارتفاع في عيار الإنزيمات الكبدية. كما يجب الاستمرار في تعطيل فعالية الفيروس في البلازما بشكل روتيني، مع خفض خطر التعرض بتقديم النصح والمشورة للأشخاص غير المصابين بالعدوى ولكنهم معرضون لخطر عال (مثل العاملين في الرعاية الصحية) ومكافحة الأمراض المنقولة في المستشفيات.
- تجنب استخدام فرش الاسنان وأمواس الحلاقة الخاصة بالآخرين
- تجنب المخدرات وخاصة التي تستعمل عن طريق الحقن
- تجنب استعمال الحقن وادوات التحليل للسكر التي سبق أن أستعملها شخص آخر
- استعمال الواقي أثناء الجماع إذا كان الطرف الآخر مصابآ بـ التهاب الكبد الفيروسي (ج)
- الابتعاد عن الزنا واللواط المحرمين شرعآ
- الحذر أثناء التعامل مع الدم الملوث بالنسبة للعاملين في المجال الصحي
- لبس قفازات أثناء التعامل مع الدم في الحوادث المنزلية(الجروح) عندما يكون أحد أفراد الأسرة مصابآ بـ التهاب الكبد الفيروسي ج
- لم يكتشف لقاح خاص بـ الالتهاب الكبدي الفيروسي ج حتى الآن.
المكافحة على مستوى المريض ومخالطيه وبيئته المباشرة
- تبليغ السلطات الصحية المحلية: التبليغ الرسمي إجباري في بعض البلدان؛ الصنف 2 (انظر التبليغ).
- العزل: تطبق الاحتياطات العامة للوقاية من التعرض للدم وسوائل الجسم.
- التطهير المرافق: يطبق على المعدات الملوثة بالدم أو بسوائل الجسم العدوائية.
- الحجر الصحي: لا ينطبق.
- تمنيع المخالطين: المنتجات المتوافرة للاتقاء عقب التعرض تشمل الگلوبيولين المناعي لالتهاب الكبد (ب) ولقاح التهاب الكبد (ب). وعندما يوجد الداعي فيتم إعطاء لقاح الالتهاب الكبدي (ب) وإذا استدعي الأمر يتم إعطاء الغلوبلين المناعي في أسرع وقت ممكن بعد التعرض.
- ينبغي أن يعطى ولدان الأمهات الإيجابيات المستضد السطحي لالتهاب الكبد (ب) جرعة وحيدة من اللقاح خلال 12 ساعة من الولادة وعندما يكون متاحاً الغلوبلين المناعي لالتهاب الكبد (ب) (0.5 ميليلتر حقناً بالعضل)، وينبغي أن تعطى الجرعة الأولى من اللقاح متزامنة مع الغلوبلين المناعي لالتهاب الكبد (ب) ولكن في موضع آخر مختلف؛ وتعطى الجرعة الثانية والثالثة من اللقاح (من دون الغلوبلين المناعي) بعد 1-2 شهر وبعد 6 أشهر. وينصح بإجراء اختبار للرضيع للمستضد السطحي، وأضداد المستضد السطحي لالتهاب الكبد (ب) في عمر 9-15 شهراً لمراقبة نجاح أو فشل الاتقاء. والرضع ايجابيون الأضداد للمستضد السطحي لالتهاب الكبد (ب) مع السلبية للمستضد السطحي لالتهاب الكبد (ب) يعتبرون متمتعين بالوقاية ولا يحتاجون إلي جرعات إضافية من اللقاح. أما الرضع الذين هم سلبيون لضد المستضد السطحي لالتهاب الكبد (ب) وللمستضد السطحي لالتهاب الكبد (ب) فيجب إعادة تمنيعهم.
- وبعد التعرض من خلال الجلد (مثلاً وخزة الإبرة) أومن خلال الغشاء المخاطي لدم قد يحتوي على المستضد السطحي لفيروس التهاب الكبدي (ب)، فإن قرار توفير اتقاء تال للتعرض يجب أن يأخذ في الاعتبار ما يلي: (i ما إذا كان مصدر الدم متوافراً؛ (ii حالة المستضد السطحي من المصدر؛ (iii حالة التمنيع ضد التهاب الكبد (ب) لدى الشخص المعرض. وبالنسبة للأشخاص الذين لم يسبق تمنيعهم المعرضين للدم من مصدر إيجابي للمستضد السطحي، ينبغي إعطاء جرعة واحدة من الغلوبلين المناعي لالتهاب الكبد (ب) (0.06 ميليلتر/ كيلوغرام، أو 5 ميليلتر للبالغين) في أسرع وقت ممكن، ولكن على الأقل خلال 24 ساعة من التعرض الأكثر خطورة بوخزة الإبرة، وينبغي البدء في إعطاء سلسلة جرعات لقاح فيروس التهاب الكبد (ب). وإذا لم ينجع التمنيع الفاعل، فينبغي إعطاء جرعة ثانية من الغلوبلين المناعي HBIG بعد شهر من الجرعة الأولى. وعادة لا يعطى الغلوبلين المناعي للتعرض بوخزة الإبرة لدم لا يعرف أو لا يشتبه كثيراً في أنه إيجابي المستضد السطحي، لأن التعرض لخطر العدوى في هذه الأحوال يكون صغيراً؛ ومع ذلك، فينصح ببدء التمنيع ضد التهاب الكبد (ب) إذا لم يكن الشخص قد تم تمنيعه من قبل. أما الأشخاص الذين سبق تمنيعهم من المتعرضين لمصدر إيجابي للمستضد السطحي فلا يلزم إعطاؤهم الاتقاء التالي للتعرض، وذلك إذا حدث أن كانت لديهم استجابة ضدية واقية للتمنيع (عيار ضد المستضد السطحي 10 ميلي وحدة دولية/ميليلتر أو أكثر). وينبغي إعطاء اللقاح المضاد لالتهاب الكبد (ب) أو الغلوبلين المناعي أو كليهما للأشخاص الذين لا تعرف استجابتهم للتمنيع.
- بعد التعرض جنسياً لشخص لديه عدوى حادة بفيروس الالتهاب الكبدي (ب) ، يوصى بإعطاء جرعة وحيدة من الغلوبلين المناعي لالتهاب الكبد (ب) (0.06 ميليلتر لكل كيلوجرام) إذا كان يمكن إعطاؤها خلال 14 يوماً من آخر اتصال جنسي. ويجب إعطاء اللقاح لجميع المعرضين للاتصال الجنسي بأشخاص لديهم عدوى حادة أو مزمنة بفيروس الالتهاب الكبدي (ب).
- دراسة المخالطين ومصدر العدوى.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
العلاج
إن الهدف من العلاج هو التخلص من الفيروس وإيقاف تطور المرض. يتم تحويل الأشخاص المصابين بالتهاب الكبد ولديهم الأجسام المضادة للفيروس في الدم بالإضافة إلى ارتفاع إنزيمات الكبد، لأخذ عينة (خزعة) من الكبد وفحصها تحت المجهر الإلكتروني، لمعرفة درجة الالتهاب أو التليف.
أما بالنسبة للأشخاص الذين لم يصابوا بارتفاع أنزيمات الكبد، فليس هناك فائدة لتحويلهم إلى إخصائي الكبد لأن العلاج لا يعطى إلا لمن إرتفعت انزيمات الكبد لديهم بسبب تأثر خلايا الكبد. إذا وجد أن خلايا الكبد لا تزال طبيعية ولم تتأثر بالالتهاب، يعاد فحص الخلية بعد سنتين لمراقبة تقدم المرض. أما عندما تظهر التحاليل وجود تليف في خلايا الكبد، فلا بد من بدء العلاج، ويكون بواسطة عقار الإنترفيرون الذي يعطى ثلاث مرات أسبوعيا لمدة ستة أشهر. يقدر عدد المرضى الذي يستفيدون من العلاج بحوالي 40% من المرضى المعالجين. كما أن المريض ينصح بالراحة وبالتغذية الجيدة مع تجنب الدهون في الطعام، وبالابتعاد عن شرب الكحول الذي يزيد من حدة المشكلة.
في تسعينات القرن الماضي استخدم إنترفيرون ألفا Alfa Interferon في العلاج و كان العلاج يعطى عن طريق الحقن 3 مرات أسبوعيا بالتزامن مع التداوي بعقار ريبافيرين ribavirin عن طريق الفم لعلاج الالتهاب الكبدي المزمن (ج)، ويستمر العلاج لمدة 6 أو 12 شهرا إلا أن نتائجه كانت غير مشجعة
ولكن تم تطوير دواء الإنترفيرون بشكل مختلف أدى إلى زيادة فاعليته بشكل كبيروالان ينصح الأطباء باستخدام الإنترفيون المطور والمسمى بيج-إنترفيرون peginterferon alfa ويعطى مرة واحدة أسبوعيا بدلا من 3 مرات . والنتائج كانت فعالة علاج للالتهاب الكبدي الوبائي ج .
نتيجة لهذا التطور يتوفر الآن مستحضرين :
- بيج-انترفيرون الفا 2 ب peginterferon alfa-2b
- بيج-انترفيرون ألفا 2 أ peginterferon alfa-2a.
وبناء على نوع الفيروس فإنهما يستخدمان إما لوحدهما أو مع دواء ريبافيرين إنگليزية: ribavirin عن طريق الفم لمدة 6 أو 12 شهرا .ولكن يحذر للحوامل استخدام دواء ريبافيرين لضرره بالجنين، و يمنع الحمل أثناء تعاطيه سواء من قبل الأم أو الأب.
الأدوية (إنترفيرون و ريباڤيرين)
Cure rates by genotype
Responses can vary by genotype. Approximately 80% of hepatitis C patients in the United States have genotype 1, and genotype 4 is more common in the Middle East and Africa.
| Genotype | Description |
|---|---|
| 2 and 3 | Sustained cure rates (sustained viral response) of 75% or better are seen in people with HCV genotypes 2 and 3 with 24 weeks of treatment.[2] Patients achieving HCV RNA below 1000 IU/mL by day 7 (i.e. just prior to the second dose of pegylated interferon) may be treated for as little as 12 weeks with retained sustained cure rates.[3] |
| 1 | Sustained response is about 50% in patients with HCV genotype 1 given 48 weeks of treatment. In patients with HCV genotype 1, if treatment with pegylated interferon + ribavirin does not produce a 2-log viral load reduction or complete clearance of RNA (termed "early virological response") after 12 weeks the chance of treatment success is less than 1%. |
| 4 | Sustained response is about 65% in those with genotype 4 given 48 weeks of treatment. |
| 6 | The evidence for treatment in genotype 6 disease is currently sparse, and the evidence that exists is for 48 weeks of treatment at the same doses as are used for genotype 1 disease.[4] Physicians considering shorter durations of treatment (e.g., 24 weeks) should do so within the context of a clinical trial. |
عوامل خاصة تؤثر على المريض
Host factors
عوامل فيروسية
الاكتئاب أثناء العلاج
الحمل والرضاعة
علم الأوبئة
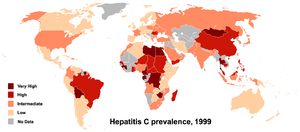
إنَّ فيروس التهاب الكبد سي فيروس رَنَاوي ذو محفظة، وهو مصنف باعتباره جنساً منفصلاً (الفيروس الكبدي Hepacavirus) في فصيلة الفيروسات الـمُصَفِّرة. ويوجد ما لا يقل عن 6 أنماط جينية مختلفة و100 نمط فرعي (نميطاً) من فيروس التهاب الكبد “سي”. والأدلة المتعلقة بالاختلافات في الملامح السريرية ونتائج المرض أو تفاقمه إلى تشمع أو إلى سرطانة كبدية الخلايا بين الأشخاص ذوي الأنماط الجينية المختلفة محدودة. إلا أن الاختلافات موجودة فيما يتعلق بالاستجابة للمعالجة المضادة للفيروسات وذلك وفقاً للانماط الجينية لالتهاب الكبد “سي”. 3. الحدوث ـ المرض عالمي الانتشار. ويتعلق انتشار فيروس التهاب الكبد “سي” بشكل مباشر مع انتشار الأشخاص الذين يتشاركون بصفة روتينية في أدوات الحقن ومع انتشار ممارسات الحقن الغير مأمونه في أماكن الرعاية الصحية. وتقدر منظمة الصحة العالمية أن حوالي 130-170 مليون شخص (حوالي 2-3٪ من سكان العالم) مصابون بعدوى مزمنة بفيروس التهاب الكبد “سي”، وهو مثل فيروس التهاب الكبد (ب) يعتبر من أكثر الأسباب العالمية الشائعة لالتهاب الكبد المزمن، وتشمع الكبد وسرطان الكبد. وأغلب المجموعات السكانية في أفريقيا والأمريكتين وأوربا وجنوب شرق آسيا لديها معدلات انتشار مضاد فيروس التهاب الكبد C أقل من 2.5٪. ويبلغ متوسط معدلات الانتشار في مناطق غرب المحيط الهادي 2.5-4.9٪. وفي الشرق الأوسط يتراوح انتشار مضاد فيروس التهاب الكبد “سي” بين 1٪ وأكثر من 12٪. ويقدر عدد الأشخاص الذين لديهم مظاهر سيرولوجية للعدوى بفيروس التهاب الكبد “سي” في أوربا بحوالي 8.9 مليون و12.6 مليوناً في الأمريكتين؛ وأغلبية الأشخاص المصابين بالعدوى يعيشون في آسيا (60 مليوناً في شرقي آسيا، و32 مليوناً في جنوب شرق آسيا) وأفريقيا (28 مليوناً).
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
ارتباطه بمرض نقص المناعة البشرية
التاريخ
الأبحاث
انظر أيضا
- HCV-HIV coinfection
- قائمة الأشخاص المصابين بالتهاب الكبد الڤيروسي ج
- PSI-6130 (علاج تجريبي)
- اليوم العالمي لالتهاب الكبد
المصادر
- ^ "التهاب الكبد الوبائى ب". ويكيبديا العربية. Retrieved 2010-12-28.
- ^ Shiffman ML, Suter F, Bacon BR; et al. (2007). "Peginterferon alfa-2a and ribavirin for 16 or 24 weeks in HCV genotype 2 or 3". The New England Journal of Medicine. 357 (2): 124–34. doi:10.1056/NEJMoa066403. PMID 17625124.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةLagging M, Langeland N, Pedersen C, et al. 2008 695 - ^ Fung J, Lai CL, Hung I; et al. (2008). "Chronic hepatitis C virus genotype 6 infection: response to pegylated interferon and ribavirin". The Journal of Infectious Diseases. 198 (6): 808–12. doi:10.1086/591252. PMID 18657036.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link)
وصلات خارجية
معلومات ومراجع
- CDC's Hepatitis C Fact Sheet
- Hepatitis C at the Open Directory Project
- "What I need to know about Hepatitis C". National Digestive Diseases Information Clearinghouse. 2004. Retrieved 2008-09-28.
{{cite web}}: Unknown parameter|month=ignored (help) - Virus Pathogen Database and Analysis Resource (ViPR): Flaviviridae
منظمات وبرامج
- National Hepatitis C Program U.S. Department of Veterans Affairs
- Hepatitis C American Liver Foundation
- Hepatitis Australia Hepatitis Australia
- Hepatitis C homepage of the UK National Health Service
- National CIHR Research Training Program in Hepatitis C Training program for student researchers funded by the Canadian Institutes of Health Research.