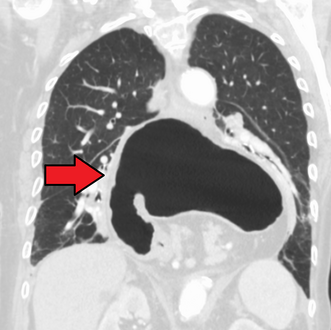
فتق حجابي
| الفتق الحجابي | |
|---|---|
| الأسماء الأخرى | فتق الفرجة الحجابية |
 | |
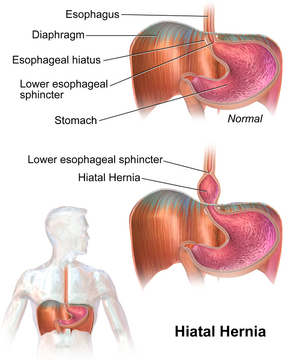
| رسم يوضح الفتق الحجابي | |
| التخصص | طب الجهاز الهضمي، الجراحة العامة |
| الأعراض | طعم حمضي في مؤخرة الفم، حرقة فم المعدة، صعوبة في البلع[1] |
| المضاعفات | فقر الدم الناجم عن نقص الحديد، الانفتال، الانسداد المعوي[1] |
| الأنواع | انزلاق، حول المريء[1] |
| عوامل الخطر | البدانة، التقدم في السن، الرضات الخطرة[1] |
| الطريقة التشخيصية | التنظير الداخلي، التصوير الطبي، قياس الضغط[1] |
| العلاج | رفع مقدمة السرير، تنزيل الوزن، الأدوية، الجراحة[1] |
| الدواء | حاصرات الهيستامين 2، مثبطات مضخة الپروتون[1] |
| التردد | 10–80% (الولايات المتحدة)[1] |
الفتق الحجابي (hiatal hernia)، أو فتق الفرجة الحجابية (hiatus hernia)،[2] هو أحد أنواع الفتق حيث تنزلق الأعضاء الباطنية (عادة المعدة) عبر الحجاب الحاجز إلى الجزء الأوسط من الصدر.[1][3] قد يؤدي هذا إلى الإصابة بالارتجاع المعدي المريئي أو الارتجاع الحنجري البلعومي مع أعراض مثل الطعم الحمضي في مؤخرة الفم أو حرقة فم المعدة.[1][3] قد تشمل الأعراض الأخرى صعوبة البلع وآلام الصدر.[1] قد تشمل المضاعفات فقر الدم الناجم عن نقص الحديد، أو الالتواء، أو انسداد الأمعاء.
فقر الدم الناجم عن نقص الحديد، الانفتال، أو الانسداد المعوي.[1]
عوامل الخطر الأكثر شيوعاً هي البادنة والتقدم في السن.[1] وتشمل عوامل الخطر الأخرى الرضات الخطرة، الجنف، وبعض أنواع الجراحة.[1] هناك نوعان رئيسيان: الفتق المنزلق، حيث يتحرك جسم المعدة إلى الأعلى؛ والفتق حول المريء، حيث يتحرك أحد أعضاء البطن بجانب المريء.[1]
يمكن تأكيد التشخيص عن طريق التنظير الداخلي أو التصوير الطبي.[1] عادةً ما يكون التنظير الداخلي مطلوباً فقط عندما تكون الأعراض مثيرة للقلق، أو تكون الأعراض مقاومة للعلاج، أو يكون عمر الشخص أكثر من 50 عاماً.[1]
يمكن تحسين أعراض الفتق الحجابي من خلال بعد التغييرات مثل رفع رأس السرير وتنزيل الوزن وتعديل عادات الأكل.[1] قد تساعد الأدوية التي تقلل من حمض المعدة مثل حاصرات الهيستامين 2 أو مثبطات مضخة الپروتون أيضاً في علاج الأعراض.[1] إذا لم تتحسن الحالة بالأدوية، يمكن اللجوء إلى الجراحة في عملية تُجرى بالمنظار تُعرف بكمامة نيسن.[1] يصاب ما بين 10 و80% من البالغين في الولايات المتحدة بالفتق الحجابي.[1]
الأعراض والعلامات
غالبًا ما يُطلق على الفتق الحجابي اسم "المحاكي العظيم" لأن أعراضه يمكن أن تشبه العديد من الاضطرابات. ومن بينها، يمكن للشخص المصاب بالفتق الحجابي أن يعاني من آلام مملة في الصدر، وضيق التنفس (ناتج عن تأثير الفتق على الحجاب الحاجز)، وخفقان القلب (بسبب تهيج العصب المبهم)، وتكتل الطعام المبتلع ويسبب عدم الراحة في المريء السفلي حتى يمر إلى المعدة. بالإضافة إلى ذلك، غالبًا ما يؤدي الفتق الحجابي إلى حرقة فم المعدة لكنه قد يسبب أيضاً ألماً في الصدر أو ألماً عند تناول الطعام.[1]
في معظم الحالات، لا يسبب الفتق الحجابي أي أعراض. الألم وعدم الراحة الذي يعاني منه المريض ناتج عن ارتداد حمض المعدة أو الهواء أو الصفراء. وفي حين أن هناك عدة أسباب لارتداد الحمض، فإنه يحدث بشكل أكثر تكراراً في وجود الفتق الحجابي.
قد يصاب الأطفال حديثي الولادة بفتق بوشداليك[4] والذي يمكن تشخيصه من خلال أعراض مثل صعوبة التنفس،[5] والتنفس السريع وزيادة معدل ضربات القلب.[6]
الأسباب
الأسباب المحتملة للإصابة بالفتق الحجابي:[7]
- زيادة الضغط داخل البطن بسبب:
- رفع الأشياء الثقيلة أو الانحناء
- السعال المتكرر أو الشديد
- العطس الشديد
- القيء العنيف
- الإجهاد أثناء التبرز (أي مناورة ڤالسالڤا)
كما تعتبر البدانة والتغيرات المرتبطة بالعمر في الحجاب الحاجز من عوامل الخطر العامة.
التشخيص
يتم تشخيص فتق الحجاب الحاجز عادةً من خلال سلسلة تصوير الجهاز الهضمي العلوي، التنظير الداخلي، قياس الضغط عالي الدقة، مراقبة درجة حموضة المريء، والتصوير المقطعي المحوسب. يسمح ابتلاع الباريوم كما في سلسلة تصوير الجهاز الهضمي العلوي لرؤية حجم المريء وموقعه وتضيقه. كما يمكنه تقييم حركات المريء. يمكن للتنظير الداخلي تحليل السطح الداخلي للمريء بحثاً عن التآكلات والقرح والأورام.
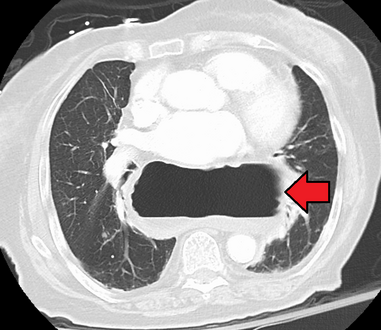
وفي الوقت نفسه، يمكن لقياس الضغط تحديد سلامة حركات المريء ووجود ارتخاء المريء. وتسمح اختبارات الأس الهيدروجيني بالتحليل الكمي لنوبات الارتجاع الحمضي. كما أن التصوير المقطعي المحوسب مفيد في تشخيص مضاعفات الفتق الحجابي مثل الالتواء المعدي، واسترواح الصفاق، واسترواح المنصف.[8]
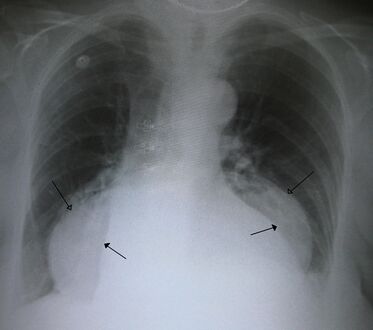
فتق حجابي كبير في صورة للصدر بالأشعة السينية، حيث يُميز بأسهم مفتوحة على النقيض من حدود القلب التي تتميز بأسهم مغلقة.
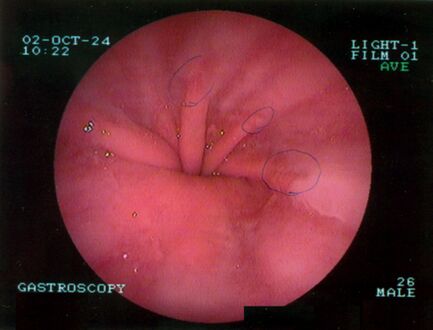
تنظير الجهاز الهضمي العلوي يصور الفتق الحجابي.
تنظير الجهاز الهضمي العلوي في وضع الانثناء للخلف يظهر الفتق الحجابي من النوع الأول.
الفتق الحجابي كما تبينه الأشعة الفوق صوتية.[9]
الفتق الحجابي كما تبينه الأشعة الفوق صوتية.[9]
التصنيف
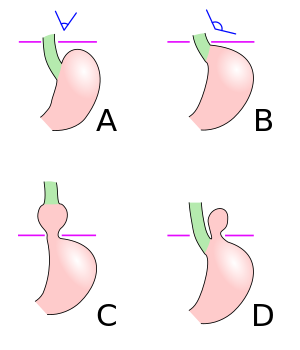
هناك أربعة أنواع من الفتق الحجابي:[10]
النوع 1: يحدث الفتق من النوع الأول، المعروف أيضاً باسم الفتق الحجابي المنزلق، عندما ينزلق جزء من المعدة لأعلى عبر فتحة الحجاب في الحجاب الحاجز.[11] يحدث اتساع في النفق الحجابي العضلي وارتخاء محيطي في الرباط الحجابي المريئي، مما يسمح لجزء من فؤاد المعدة بالانزلاق إلى أعلى في المنصف الخلفي. تكمن الأهمية السريرية للفتق من النوع الأول في ارتباطه بمرض الارتجاع. الفتق المنزلق هو النوع الأكثر شيوعًا ويمثل 95% من جميع حالات الفتق الحجابي.[12] (ج)
النوع 2: يحدث النوع الثاني من الفتق الحجابي، المعروف أيضاً باسم الفتق حول المريء أو الفتق المتدحرج، عندما يتدحرج قاع المعدة والانحناء الأكبر للمعدة عبر الحجاب الحاجز، مما يشكل جيباً بجانب المريء.[11] ينجم هذا النوع من الفتق عن عيب موضعي في الرباط الحجابي المريئي بينما يظل الوصل المعدي المريئي ثابتاً في اللفافة أمام الأبهر والرباط القوسي المتوسط. يعمل قاع المعدة بعد ذلك كنقطة رئيسية للفتق. على الرغم من أن الفتق من النوع الثاني مرتبط بمرض الارتجاع، فإن أهميته السريرية الأساسية تكمن في إمكانية حدوث مضاعفات ميكانيكية. (د)
النوع 3: يحتوي الفتق من النوع الثالث على عناصر من النوعين الأول والثاني. مع التوسع التدريجي للفتق من خلال الفتحة، يتمدد الرباط الحجابي المريئي، مما يؤدي إلى إزاحة الوصلة المعدية المريئية فوق الحجاب الحاجز، وبالتالي إضافة عنصر انزلاقي إلى الفتق من النوع الثاني.
النوع 4: يرتبط الفتق الحجابي من النوع الرابع بعيب كبير في الرباط الحجابي المريئي، مما يسمح لأعضاء أخرى، مثل القولون والطحال والبنكرياس والأمعاء الدقيقة بالدخول إلى كيس الفتق.
تحدث المرحلة النهائية من الفتق من النوع الأول والثاني عندما تهاجر المعدة بأكملها إلى الصدر عن طريق الدوران 180 درجة حول محورها الطولي، مع وجود القلب والبواب كنقط ثابتة. في هذه الحالة يشار إلى الشذوذ عادةً باسم المعدة داخل الصدر.
العلاج
في الغالبية العظمى من الحالات، لا يعاني المصابين بالفتق الحجابي من أي إزعاج كبير، ولا يتطلب الأمر أي علاج. يجب على الأشخاص الذين يعانون من الأعراض رفع رأس السرير وتجنب الاستلقاء مباشرة بعد تناول الطعام.[1] إذا كانت الحالة ناجمة عن الإجهاد، فقد يتم وصف تقنيات تقليل الإجهاد، أو في حالة زيادة الوزن، قد يشار إلى فقدان الوزن.
العلاج الدوائي
يمكن استخدام الأدوية المضادة للإفراز مثل مثبطات مضخة البروتون وحاصرات مستقبلات الهيستامين 2 لتقليل إفراز الحمض. يجب تجنب الأدوية التي تقلل ضغط العضلة العاصرة المريئية السفلية.[بحاجة لمصدر]
الإجراءات
هناك أدلة مبدئية من التجارب غير المراقبة على أن التدريب العصبي العضلي عن طريق الفم قد يحسن الأعراض.[13] وقد اعتمدت هيئة الخدمات الصحية الوطنية في المملكة المتحدة للتوريد بوصفة طبية اعتباراً من 1 مايو 2022.[14]
العلاج الجراحي
في بعض الحالات غير المعتادة، كما هو الحال عندما يكون الفتق الحجابي كبيراً بشكل غير عادي، أو من النوع المجاور للمريء، فقد يسبب تضيق المريء أو انزعاجاً شديداً. حوالي 5% من الفتق الحجابي يكون بجوار المريء. إذا كانت الأعراض الناجمة عن مثل هذا الفتق شديدة على سبيل المثال إذا كان الارتجاع الحمضي المزمن يهدد بإصابة المريء بشدة أو يسبب مريء باريت، يوصى أحيانًا بالجراحة. ومع ذلك، فإن الجراحة لها مخاطرها الخاصة بما في ذلك الوفاة والعجز، لذلك حتى في حالة الفتق الكبير أو المجاور للمريء، قد يكون الانتظار اليقظ أكثر أمانًا ويسبب مشاكل أقل من الجراحة.[15] قد تشمل المضاعفات الناجمة عن الإجراءات الجراحية لتصحيح الفتق الحجابي متلازمة انتفاخ الغازات، وعسر البلع (مشكلة في البلع)، ومتلازمة الإغراق المعدي، والندبات المفرطة، ونادرًا ما يحدث تضيق المريء.[15][16] في بعض الأحيان تفشل الإجراءات الجراحية بمرور الوقت، مما يتطلب إجراء عملية جراحية ثانية لإجراء الإصلاحات.
أحد الإجراءات الجراحية المستخدمة تسمى كمامة نيسن . في ذلك الإجراء، يتم لف قاع المعدة (الجزء العلوي) من المعدة، أو طيه، حول الجزء السفلي من المريء، مما يمنع انفتاق المعدة من خلال الفجوة في الحجاب الحاجز وارتجاع حمض المعدة. تُجرى هذه الجراحات الآن بشكل شائع بالمنظار. مع الاختيار المناسب للمريض، أشارت دراسات التكميم بالمنظار في القرن 21 إلى معدلات مضاعفات منخفضة نسبيًا، وتعافي سريع، ونتائج جيدة نسبياً على المدى الطوي.[17][18][19][20]
فيما يتعلق بمناقشة إجراءات كمامة نيسن الجزئية مقابل الكاملة، فإن الاختلافات الكبيرة في النتيجة بعد الجراحة تؤكد على زيادة انتشار عسر البلع بعد كمامةد نيسن. وتدعم الإحصائيات المقدمة تفوق الجراحة بالمنظار على الجراحة التقليدية، نظرًا للنتيجة الجمالية الأكبر، ووقت الدخول الأقصر - مع انخفاض التكاليف - وإعادة الاندماج الاجتماعي بشكل أسرع.[21]
الانتشار
تزداد حالات الفتق الحجابي مع تقدم العمر؛ حيث يعاني حوالي 60% من الأشخاص الذين تبلغ أعمارهم 50 عاماً أو أكثر من الفتق الحجابي.[22] من بين هذه الحالات، 9% منها تظهر عليها أعراض، اعتماداً على كفاءة عضلة المريء العاصرة السفلية. 95% من هذه الحالات هي فتق حجابي "منزلق"، حيث تبرز عضلة المريء العاصرة السفلية فوق الحجاب الحاجز مع المعدة، و5% فقط هي النوع "المتدحرج" (حول المريء)، حيث تظل العضلة العاصرة للمريء السفلية ثابتة، لكن تبرز المعدة فوق الحجاب الحاجز.[بحاجة لمصدر]
يعتبر الفتق الحجابي أكثر شيوعاً في أمريكا الشمالية وغرب أوروپا ونادراً ما ينتشر في المجتمعات الريفية في أفريقيا.[23] اقترح البعض أن عدم تناول كمية كافية من الألياف الغذائية واستخدام وضعية الجلوس أثناء التبرز قد يزيد من خطر الإصابة بالفتق الحجابي.[24]
الطب البيطري
تم وصف فتق الحجاب الحاجز لدى الحيوانات الصغيرة منذ عام 1974، وكانت أول حالة في كلبين. ومنذ ذلك الحين تم الإبلاغ عنه في القطط أيضاً. النوع الأول هو الأكثر شيوعاً والنوع الثاني شائع أيضاً، لكن النوعين الثالث والرابع نادران مع تقارير نادرة في الأدبيات.[25]
في الكلاب، يُقدَّر أن 60% من الحالات تكون خلقية، وتكون السلالات قصيرة الرأس هي الأكثر تأثراً لأن مساحة المقطع العرضي لفجوة المريء أكبر من نظيرتها لدى الكلاب ذات الرأس الطبيعي ورأس الجنين. ويُعتقد أن فشل الحجاب الحاجز في الاندماج أثناء نمو الجنين هو سبب فتق الحجاب الحاجز الخلقي.[25]
تتأثر كلاب شار-پي وبولدوج بشكل شائع، ومع ذلك لم يتم تحديد أي طفرة أو وراثة حتى عام 2023. تشمل عوامل الخطر الأخرى لهذه الحالة: الكتل الأنفية، شلل الحنجرة، وضيق فتحة البلعوم.[25]
حُدد الكزاز كأحد أسباب إصابة الكلاب بالفتق الحجابي؛ ويمكن علاج هذه الحالات عن طريق علاج الكزاز.[25] إن علاج انسداد مجرى الهواء وتناول الأطعمة قليلة الدسم وسهلة الهضم يمكن أن يخفف من الحاجة إلى الإجراءات الجراحية.[25]
المصادر
- ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص ض ط ظ ع غ ف ق ك ل Roman, S; Kahrilas, PJ (23 October 2014). "The diagnosis and management of hiatus hernia". BMJ (Clinical Research Ed.). 349: g6154. doi:10.1136/bmj.g6154. PMID 25341679. S2CID 7141090.
However, the exact prevalence of hiatus hernia is difficult to determine because of the inherent subjectivity in diagnostic criteria. Consequently, estimates vary widely—for example, from 10% to 80% of the adult population in North America
- ^ "Hiatus hernia - Illnesses & conditions". NHS inform. Retrieved 10 May 2022.
- ^ أ ب "Hiatal Hernia". PubMed Health. Archived from the original on 28 أبريل 2017.
- ^ Chang SW, Lee HC, Yeung CY, Chan WT, Hsu CH, Kao HA, Hung HY, Chang JH, Sheu JC, Wang NL (2010). "A twenty-year review of early and late-presenting congenital Bochdalek diaphragmatic hernia: are they different clinical spectra?". Pediatr Neonatol. 51 (1): 26–30. doi:10.1016/S1875-9572(10)60006-X. PMID 20225535.
- ^ Ganeshan DM, Correa AM, Bhosale P, Vaporciyan AA, Rice D, Mehran RJ, Walsh GL, Iyer R, Roth JA, Swisher SG, Hofstetter WL (2013). "Diaphragmatic hernia after esophagectomy in 440 patients with long-term follow-up". Ann Thorac Surg. 96 (4): 1138–45. doi:10.1016/j.athoracsur.2013.04.076. PMID 23810174.
- ^ Alam, A; Chander, B.N. (July 2005). "Adult bochdalek hernia". MJAFI. 61 (3): 284–6. doi:10.1016/S0377-1237(05)80177-7. PMC 4925637. PMID 27407781.
- ^ "Hiatal hernia - Symptoms and causes". Mayo Clinic.
- ^ Sfara, Alice; Dumitrașcu, Dan L (2019-09-12). "The management of hiatal hernia: an update on diagnosis and treatment". Medicine and Pharmacy Reports. 92 (4): 321–325. doi:10.15386/mpr-1323. ISSN 2668-0572. PMC 6853045. PMID 31750430.
- ^ أ ب "UOTW #39 - Ultrasound of the Week". Ultrasound of the Week. 25 فبراير 2015. Archived from the original on 9 مايو 2017. Retrieved 27 مايو 2017.
- ^ Kahrilas, Peter J.; Kim, Hyon C.; Pandolfino, John E. (2008). "Approaches to the diagnosis and grading of hiatal hernia". Best Practice & Research Clinical Gastroenterology. 22 (4): 601–616. doi:10.1016/j.bpg.2007.12.007. PMC 2548324. PMID 18656819.
- ^ أ ب Lewis, Sharon Mantik; Bucher, Linda; Heitkemper, Margaret M.; Harding, Mariann; Kwong, Jeffery; Roberts, Dottie (2017). Medical-surgical nursing: assessment and management of clinical problems (10th ed.). St. Louis, Missouri: Elsevier. ISBN 978-0-323-32852-4. OCLC 944472408.
- ^ Dennis Kasper; Anthony Fauci; Stephen Hauser; Dan Longo; J. Larry Jameson; Joseph Loscalzo (8 April 2015). Harrison's Principles of Internal Medicine, 19e (19 ed.). McGraw-Hill Global Education. p. 1902. ISBN 978-0-07-180215-4.
- ^ Clinical and technical evidence - IQoro for hiatus hernia. National Institute for Health and Care Excellence. 6 March 2019. MIB176. Archived from the original. You must specify the date the archive was made using the
|archivedate=parameter. https://www.nice.org.uk/advice/mib176/chapter/Clinical-and-technical-evidence. - ^ "Innovative IQoro neuromuscular treatment device achieves NHS prescription status". Advances in Clinical Neuroscience and Rehabilitation (ACNR). 25 March 2022.
- ^ أ ب Stylopoulos N, Gazelle GS, Rattner DW (2002). "Paraesophageal hernias: operation or observation?". Ann Surg. 236 (4): 492–500. doi:10.1097/00000658-200210000-00012. PMC 1422604. PMID 12368678.
- ^ Laparoscopic Nissen fundoplication - Information for patients. Oxford University Hospitals NHS. December 2021. OMI68160. Archived from the original. You must specify the date the archive was made using the
|archivedate=parameter. https://www.ouh.nhs.uk/patient-guide/leaflets/files/68160Pnissen.pdf. - ^ Migaczewski M, Pędziwiatr M, Matłok M, Budzyński A (2013). "Laparoscopic Nissen fundoplication in the treatment of Barrett's esophagus — 10 years of experience". Wideochir Inne Tech Maloinwazyjne. 8 (2): 139–45. doi:10.5114/wiitm.2011.32941. PMC 3699774. PMID 23837098.
- ^ Witteman BP, Strijkers R, de Vries E, Toemen L, Conchillo JM, Hameeteman W, Dagnelie PC, Koek GH, Bouvy ND (2012). "Transoral incisionless fundoplication for treatment of gastroesophageal reflux disease in clinical practice". Surg Endosc. 26 (11): 3307–15. doi:10.1007/s00464-012-2324-2. PMC 3472060. PMID 22648098.
- ^ Ozmen V, Oran ES, Gorgun E, Asoglu O, Igci A, Kecer M, Dizdaroglu F (2006). "Histologic and clinical outcome after laparoscopic Nissen fundoplication for gastroesophageal reflux disease and Barrett's esophagus". Surg Endosc. 20 (2): 226–9. doi:10.1007/s00464-005-0434-9. PMID 16362470. S2CID 25195984.
- ^ Abbas AE, Deschamps C, Cassivi SD, Allen MS, Nichols FC, Miller DL, Pairolero PC (2004). "Barrett's esophagus: the role of laparoscopic fundoplication". Ann. Thorac. Surg. 77 (2): 393–6. doi:10.1016/S0003-4975(03)01352-3. PMID 14759403.
- ^ Lucenco, L.; Marincas, M.; Cirimbei, C.; Bratucu, E.; Ionescu, S. (2012). "The 10 years' experience in the laparoscopic treatment of benign pathology of the eso gastric junction". Journal of Medicine and Life. 5 (2): 179–184. PMC 3391883. PMID 22802887.
- ^ Goyal Raj K, "Chapter 286. Diseases of the Esophagus". Harrison's Principles of Internal Medicine, 17e.
- ^ Burkitt DP (1981). "Hiatus hernia: is it preventable?". Am. J. Clin. Nutr. 34 (3): 428–31. doi:10.1093/ajcn/34.3.428. PMID 6259926.
- ^ Sontag S (1999). "Defining GERD". Yale J Biol Med. 72 (2–3): 69–80. PMC 2579007. PMID 10780568.
- ^ أ ب ت ث ج Monnet, Eric; Bright, Ronald (2023-05-31). "Hiatal hernia". Small Animal Soft Tissue Surgery. Hoboken, NJ: John Wiley & Sons. pp. 29–36. ISBN 978-1-119-69368-0.
وصلات خارجية
| Classification | |
|---|---|
| External resources |