متلازمة التعب المزمن
| د. إيهاب عبدالرحيم محمد ساهم بشكل رئيسي في تحرير هذا المقال
|
| Chronic fatigue syndrome | |
|---|---|
| الأسماء الأخرى | Myalgic encephalomyelitis/ chronic fatigue syndrome (ME/CFS),[1] myalgic encephalomyelitis (ME), post-viral fatigue syndrome (PVFS), chronic fatigue immune dysfunction syndrome (CFIDS), systemic exertion intolerance disease (SEID), others[2] |
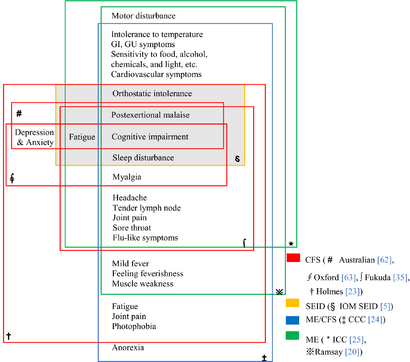 | |
| Chart of the symptoms of CFS according to various definitions | |
| التخصص | Rheumatology, rehabilitation medicine, endocrinology, infectious disease, neurology, immunology, internal medicine, paediatrics, other specialists in ME/CFS[3] |
| الأعراض | Worsening of symptoms with activity, long-term fatigue, others[1] |
| البداية المعتادة | 10 to 30 years old[4] |
| المدة | Often for years[5] |
| المسببات | Unknown[1] |
| عوامل الخطر | Female sex, virus and bacterial infections, blood relatives with the illness, major injury, bodily response to severe stress and others[6][7] |
| الطريقة التشخيصية | Based on symptoms[1] |
| العلاج | Symptomatic[8][9] |
متلازمة التعب المزمن Chronic fatigue syndrome، هي مرض يتسم بتعب موهن طويل الأمد، وعدد من الأعراض غير النوعية مثل، الصداع، والتهاب الحلق المتكرر، وآلام في العضلات والمفاصل، وشكاوى أخرى. يمكن أن يحدث التعب العميق، وهو العلامة المميزة للاضطراب، فجأة أو تدريجيا، ويبقى لمدة طويلة أو يرجع طوال فترة المرض. وعلى خلاف الإعاقة القصيرة الأمد التي تصاحب العدوى الحادة، فإن أعراض متلازمة التعب المزمن ـ وكما يشير إليه التعريف ـ تتباطأ لمدة ستة أشهر على الأقل وغالباً لسنوات عديدة.
تشير التقديرات إلى أن 25% من كل المرضى الذين يراجعون الأطباء العامين، يشتكون من التعب الطويل الأمد، وهي علامة مفصلة بين العديد من الأمراض. وتشير الدراسات إلى أن قلة فقط من هؤلاء المرضى يلاقون المعايير التشخيصية لمتلازمة التعب المزمن. وللتعرف على المصابين بمتلازمة التعب المزمن، يمكن أن يقيّم الأطباء المرضى الذين يعانون من تعب مستديم غير محدد السبب. وقد تم تطوير هذا الوصف، من قبل مجموعة الدراسة الدولية لمتلازمة التعب المزمن ونشرت في مجلة «الطب الباطني»، لاستبدال التعريف الأولي الذي نشر قبل سنوات.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
أسباب مجهولة
وبالرغم من إجراء دراسات مستفيضة فيما يتعلق بسبب متلازمة التعب المزمن، فلا تزال أسبابها المحددة مجهولة. وبالمثل، فليست هناك اختبارات تشخيصية محددة أو معالجات نوعية لمتلازمة التعب المزمن. يمكن أن يؤدي برنامج تدعيمي لتدبير المرضى ـ يشتمل على المعالجة الأعراضية للمرض، والتوعية بالمرض، وزيارات المتابعة المنتظمة لاستثناء التشخيصات البديلة ـ إلى توفير الاطمئنان، ونبذ المعتقدات التي لا أساس لها من الصحة حول متلازمة التعب المزمن أو معالجته، ومساعدة المرضى وعائلاتهم على التكيف مع هذا المرض المزمن. لا تبدو متلازمة التعب المزمن مرضاً جديداً. فقد وصفت جائحات محدودة نسبيا لاضطرابات مشابهة في الأدبيات الطبية منذ عقد الثلاثينات. وبالإضافة إلى ذلك، تعود دراسات الأمراض المشابهة إلى عدة قرون، وقد عزي بعضها إلى العدوى الفيروسية أو الجرثومية، أو العدوى الأوالية ـ مثل داء البروسيلات، والحمى الصفراء، والتهاب الكبد، والإنفلونزا، والملاريا.
وقد عرفت متلازمات التعب أيضا منذ زمن طويل، على أنها خارج نطاق الأمراض المعدية. وعلى سبيل المثال، فإن الملامح السريرية لمتلازمة التعب المزمن، والتي وصفت لأول مرة في القرن التاسع عشر، تتداخل بصورة كبيرة مع مظاهر الاضطراب الروماتزمي المعروف طبياً بالألم الليفي العضلي، وبالإضافة إلى ذلك، فإن متلازمة التعب المزمن والاكتئاب يشتركان في بعض الأعراض أيضاً. وقد تجدد الاهتمام بما يسمى الآن «متلازمة التعب المزمن»، في منتصف الثمانينات ـ بعد أن اكتشفت دراسات متعددة وجود مستويات أعلى قليلاً من أضداد فيروس إبشتاين ـ بار «EBV» في المرضى المصابين بأعراض شبيهة بمتلازمة التعب المزمن، مقارنة بقرنائهم من الأشخاص الأصحاء. وقد عانى أغلب هؤلاء المرضى من إحدى نوبات كثرة الوحيدات العدوائية، قبل عدة سنوات من إصابتهم بذلك المرض الموهن المزمن. ونتيجةً لذلك، فقد أطلق في وقت من الأوقات على المرض الشبيه بمتلازمة التعب المزمن «مرض الفيروس «EBV» المزمن».
وفي الدراسات اللاحقة، أصبح من الواضح أن ارتفاع عيارات الفيروس «EBV»، لم تكن مشخصة لمتلازمة التعب المزمن: فبعض الأشخاص الأصحاء ترتفع لديهم عيارات الفيروس EBV، بينما لا ترتفع تلك العيارات في بعض المصابين بمتلازمة التعب المزمن. وفي الوقت الحالي لا يعتبر مفيدا إجراء استقصاء لأضداد الفيروس «EBV» في مريض بأعراض توحي بوجود متلازمة التعب المزمن يكون أكثر من 90 بالمئة من البالغين في البلدان المتقدمة قد تعرضوا للفيروس «EBV» عند عمر الثلاثين، ولم يكتشف وجود ارتباط بين الارتفاع المتوسط لعيارات الأضداد، وبين أي مرض يسببه الفيروس «EBV»، لذلك يعد اصطلاح «مرض الفيروس «EBV» المزمن» علامة غير ملائمة لهذا المرض ويجب أن يوقف استخدامه.
وقد تم اختيار اسم «متلازمة التعب المزمن»، لأنه يعكس أكثر علامات المرض شيوعا، من قبل مجموعة من الخبراء في عام 1988. وعندما جددت مجموعة الدراسة الدولية لمتلازمة التعب المزمن تعريف الحالة، قرر الأعضاء الاحتفاظ بهذا الاسم حتى يتم التعرف على سبب محدد أو علامة للمرض تقترح اسما أكثر ملاءمة.
وقد عرفت مركبات العلامات المرضية المشابهة لمتلازمة التعب المزمن، بأسماء متعددة منها؛ الوهن العضلي العصبي الوبائي، والتهاب الدماغ والنخاع المؤلم للعضلات، ومتلازمة التعب التالي للعدوى الفيروسية، والتعب المزمن، ومتلازمة الخلل الوظيفي المناعي، في أجزاء مختلفة من العالم. ولم تكتشف الأبحاث وجود خلل وظيفي مناعي محدد متعلق بمتلازمة التعب المزمن. وعلى أية حال، فليس هناك دليل على وجود ارتباط بين التهاب الدماغ والنخاع وبين باثولوجية المرض. ومازالت سببيات متلازمة التعب المزمن قيد البحث المستمر. وبسبب عدم تجانس أعراض هذه المتلازمة، يجادل العديد من الباحثين ضد كونها مرضا منفصلا له الأسباب نفسها. ومثال ذلك أنه رغم كون بعض مرضى متلازمة التعب المزمن قد يظهرون أية مجموعة من الاضطرابات المناعية، فليس هناك نمط منفرد من هذه الاضطرابات يظهر في جميع الحالات، والعديد من المرضى يكونون ضمن المدى الطبيعي للاختبارات التشخيصية.
يبدو أحياناً أن المتلازمة تلي التعرض للعدوى أو الصدمات الجسدية أو النفسية، لكن هناك حالات تظهر أيضا تدريجيا بدون وجود حدث مسبب واضح. وتظهر مستويات أعلى من الطبيعي لأضداد عدد من الفيروسات في بعض، ولكن ليس كل المرضى. وأخيراً، فبرغم أن العديد من مرضى متلازمة التعب المزمن يعانون من القلق أو الاكتئاب، الذي قد يسبق أو لا يسبق ظهور أعراض متلازمة التعب المزمن لديهم، فإن نحو ثلث مرضى متلازمة التعب المزمن لا يعانون من أي مرض نفسي.
على الرغم من الجهود الكبيرة التي بذلت بالعديد من المختبرات، فليست هناك بيانات منشورة تثبط اكتناف فيروس محدد أو جرثومة أخرى كسبب لمتلازمة التعب المزمن. وقد فشلت العديد من المحاولات التي بذلت لإثبات صحة التقارير الأولية التي افترضت اكتناف نوع جديد من الفيروسات القهقرية، أو الفيروسات الرغوية، في متلازمة التعب المزمن. ولا يزال بحث إمكانية اعتبار الفيروسات المعروفة أو تلك المكتشفة حديثاً كعوامل محتملة في تسبيب المرض أو كعوامل تؤثر على سير المرض.
Pathophysiology
العصبية
ويبدو أنه من المحتمل، على أية حال، أن العوامل المعدية، ضمن محفزات أخرى، يمكن أن تسبب ظهور متلازمة التعب المزمن. ونجد أفضل دليل على صحة هذه الفرضية في الحالات المدروسة بعناية من العدوى الجديدة بالبوريلية البورجدورفيرية، والتي ظهرت فيها أعراض متلازمة التعب المزمن تاليا للانصراف الظاهري للعدوى البكتيرية.
يمكن تفعيل مجموعة من الفيروسات الشائعة في بعض مرضى متلازمة التعب المزمن، بما فيها فيروس الهربس، وفيروس إبشتاين-بار «EBV»، والفيروس المضخم للخلايا، وفيروس الهربس البسيط «HSV» من النوع 1 و2 ، وفيروس الهربس البشري رقم 6. يعتقد أغلب الباحثين أن تفعيل الفيروسات يمكن أن يحدث ثانويا لبعض الاضطرابات المناعية. وليس هناك دليل مباشر يثبت أن أياً من هذه الفيروسات، أو حتى بفيروسات أخرى مثل الفيروسات المعوية، وفيروس كوكساكي، والفيروسات الإيكوية، يمكن اعتباره كسبب لمتلازمة التعب المزمن أو أعراضها.
المناعية
تركز النظريات الأخرى لسببيات متلازمة التعب المزمن على الجهاز المناعي. وقد افترضت إحدى النظريات أن هذا المرض يتضمن وجود تحد مستضد مستمر للجهاز المناعي، وبالتالي، حدوث استجابة مناعية مستمرة لذلك التحدي. وتقترح إحدى النظريات ذات العلاقة أنه بعد السيطرة على أو إزالة المستضد، المكتنف في تسبيب المرض الحاد، يبقى الجهاز المناعي في حالة تأهب قصوى بدلاً من العودة إلى حالته الطبيعية. وطبقاً لهذه الافتراضات، ينتج الجهاز المناعي مستويات مفرطة من الوسائط الالتهابية، والسيتوكينات؛ مثل الإنترلوكينات، والإنترفيرونات، والتي تسبب الأعراض الشبيهة بالإنفلونزا في مرضى متلازمة التعب المزمن. وعلى أية حال، فلم يتم العثور على أدلة موثقة على وجود مستويات شاذة من السيتوكينات في جميع مرضى متلازمة التعب المزمن.
يظهر الجهاز العصبي المركزي بشكل بارز في النظريات الأخرى لسببيات متلازمة التعب المزمن، والتي تحاول أن توحد الملامح البيولوجية والسريرية المتباينة لهذه المتلازمة. وتبعاً لواحدة من هذه النظريات، فإن التفاعل بين الأحداث المتباينة (مثل العوامل المعدية، والإجهاد الجسدي أو النفسي، والتعرض للعوامل البيئية، والعوامل الوراثية، ووجود تاريخ للمرض النفسي (قبل بداية المتلازمة، يؤدي في النهاية لظهور حالة سريرية تعززها استجابة مرضية نوعية لتلك الأحداث. وقد تمثل هذه الاستجابة المرضية اضطرابا في سبيل بيولوجي مشترك يتم تنسيقه بواسطة الجهاز العصبي المركزي.
الغدد الصماء
وتدعم هذه النظرية مكتشفات دراسة عصبية ـ صماوية محكمة؛ وجدت تلك الدراسة أن مرضى متلازمة التعب المزمن، كمجموعة، يعانون من نقص طفيف في هرمون الإجهاد، الكورتيزول، أي عكس ما يحدث في فرط الكورتيزولية الذي يميز الاكتئاب السوداوي، وهو واحد من الأنماط الفرعية الأكثر شيوعاً لحالات الاكتئاب الكبرى. وتشير هذه الملاحظات إلى أن اضطرابات المحور الوطائي/ الأدرينالي/ النخامي (HPA) تلعب دورا في كلتا المتلازمتين، بالإضافة إلى أن تلك النتائج تؤكد الفروق البيولوجية بين متلازمة التعب المزمن وأحد الأنماط الرئيسية من حالات الاكتئاب الكبرى، بينما تقدم تفسيرا محتملا للتداخل الملاحظ في القدوم السريري للمتلازمتين. فنظرا لأن الكورتيزول يعد من المثبطات القوية للاستجابات المناعية، فقد يفسر هذا الاكتشاف أيضا الاضطرابات المناعية التي ترى في بعض مرضى متلازمة التعب المزمن. وقد تم تقرير نقص الكورتيزولية أيضا في مرضى الألم الليفي العصبي، وهو مرض مشابه بشكل مدهش لمتلازمة التعب المزمن.
تظهر أغلب حالات متلازمة التعب المزمن بصورة فرادية. وليست هناك بيانات منشورة تذكر بأن متلازمة التعب المزمن معدية، أي أنها من الممكن أن تنتقل عبر الاتصال الحميم أو العادي أو بنقل الدم، أو أنه من الضروري أن يتم عزل المصابين بمتلازمة التعب المزمن بأية طريقة كانت. وفي بعض الأحيان، يصاب المخالطون المقربون، بما فيهم أفراد العائلة، بأعراض متلازمة التعب المزمن في الوقت نفسه تقريبا. وبالإضافة إلى ذلك، فقد أظهر تقرير حدوث «عناقيد» من الإصابة بأعراض مرضية شبيهة بمتلازمة التعب المزمن، خلال العقود الستة الماضية في العديد من العائلات، والجماعات، أو أماكن العمل.
برغم أن المريض النمطي الذي يطلب الرعاية الطبية لمتلازمة التعب المزمن يكون في الغالب امرأة قوقازية (بيضاء) يتراوح عمرها بين منتصف العشرينات وأواخر الأربعينات، فقد أصيب بتلك المتلازمة مرضى من مجموعة عريضة من الأعمار، والأجناس، والمجموعات الاجتماعية والاقتصادية، ومن كلا الجنسين.
وقد تكون البيانات الديموغرافية للسكان الذين تم تشخيصهم حتى الآن للإصابة بمتلازمة التعب المزمن، متحيزة نوعا ما، نظرا للاختلافات الثقافية وإمكانية الوصول إلى خدمات الرعاية الطبية ـ وهي قضية تم وضعها في الاعتبار عند تطوير الاستقصاءات الوبائية الحديثة. وبدون المعايير التشخيصية الموضوعية، من الصعب قياس انتشار متلازمة التعب المزمن.
تشير الدراسات الحديثة لمراكز مكافحة الأمراض CDC، إلى أن نسبة الانتشار في المراهقين أقل قليلاً من مثيلاتها في البالغين. ويبدو أن حالات الإصابة بهذه المتلازمة في الأطفال تحت عمر 21 سنة أقل شيوعا بكثير من الأطفال الأكبر عمرا. أما في خارج الولايات المتحدة، فقد تم تقرير وقوع متلازمة التعب المزمن والمتلازمات الشبيهة بمتلازمة التعب المزمن على نطاق واسع، وذلك في كل من أوروبا، وأستراليا، ونيوزيلندا، وكندا، وأيسلندا، واليابان، وروسيا، وجنوب أفريقيا.
المناعة الذاتية
Autoimmunity has been proposed to be a factor in CFS, but there are only a few relevant findings so far. There are a subset of patients with increased B cell activity and autoantibodies, possibly as a result of decreased NK cell regulation or viral mimicry.[12] In 2015, a large German study found 29% of ME/CFS patients had elevated autoantibodies to M3 and M4 muscarinic acetylcholine receptors as well as to ß2 adrenergic receptors.[13][14][15] A 2016 Australian study found that ME/CFS patients had significantly greater numbers of single nucleotide polymorphisms associated with the gene encoding for M3 muscarinic acetylcholine receptors.[16][بحاجة لمصدر غير رئيسي]
أيض الطاقة
Studies have observed mitochondrial abnormalities in cellular energy production, but recent focus has concentrated on secondary effects that may result in aberrant mitochondrial function because inherent problems with the mitochondria structure or genetics have not been replicated.[17]
بداية مفاجئة
غالباً ما تبدأ متلازمة التعب المزمن فجأة، لكن البداية تكون تدريجية أحياناً. وفي نحو ثلث الحالات، تكون البداية المفاجئة تالية لعدوى تنفسية، أو معدية ـ معوية، أو عدوى حادة أخرى ذات الأعراض الشبيهة بالإنفلونزا، مثل كثرة الوحيدات العدوائية. وتظهر حالات أخرى بعد الصدمات العاطفية أو الجسدية مثل فقدان الاحباب أو الجراحة. وبالإضافة إلى التعب الموهن الذي لا يختفي مع الراحة، تشمل الأعراض الشائعة لمتلازمة التعب المزمن أنماطاً أكثر حدة أو مختلفة من الصداع ؛ انخفاض كفاءة الذاكرة قصيرة الأمد أو التركيز؛ التهاب الحلق المتكرر؛ عقد لمفاوية إيلامية مؤلمة؛ انزعاج أو ألم عضلي؛ ألم المفاصل بدون تورم أو احمرار مفصلي؛ نوم غير منعش؛ وتوعك بعد بذل المجهود يدوم لأكثر من 24 ساعة. وتتباين شدة أعراض متلازمة التعب المزمن بشكل واسع بين المصابين بها.
اضطرابات نفسية
يغلب على مرضى متلازمة التعب المزمن أيضا شعورهم بأعراض القلق أو الاكتئاب الخفيفة إلى المعتدلة .وقد قررت عدة دراسات وجود نسبة عالية من التشخيصات النفسية المترافقة في مرضى متلازمة التعب المزمن، أكثر من تلك التي توجد في المصابين بالأمراض الطبية الموهنة الأخرى مثل التهاب المفاصل الروماتويدي، والتصلب المتعدد، والأمراض العصبية ـ العضلية. وعلى أية حال، فمن المهم أن نلاحظ أن حوالي 20 إلى 40 بالمئة من مرضى متلازمة التعب المزمن الذين تم تقييمهم بعناية، ليسوا مصابين بالاكتئاب أو أي مرض نفسي آخر. ورغم أن متلازمة التعب المزمن يمكن أن تبقى لسنوات عدة، فقد أشارت الدراسات الطولية ودراسات المتابعة، إلى أن متلازمة التعب المزمن، عموماً، ليست مرضاً مترقياً. إذ تكون الأعراض عادة أكثر حدة في السنة الأولى أو السنتين الأوليين. وبعد ذلك، تستقر الأعراض نمطياً، ثم تبقى بصورة مزمنة، أو تقل وتتناقص حدتها، أو تتحسن. أكثر المرضى يتعافون جزئيا، وبعضهم يتعافى بالكامل، بينما البعض الآخر يتعافى وينتكس. وفي الوقت الحالي، لا يمكن توقع السير المرضي لفرد مصاب بهذه المتلازمة. لم يتم الربط بين المخاطر الصحية طويلة الأمد، مثل ازدياد خطر الإصابة بالسرطان، وبين الإصابة بمتلازمة التعب المزمن. تم وصف العديد من الموجودات المناعية في مرضى متلازمة التعب المزمن، لكنه لم يتم حتى الآن تقرير ترافق اضطراب مناعي منفرد، أو اعتباره من ضمن العلامات المشخصة لهذه المتلازمات، كما أن هذه الاكتشافات لم يتم ربطها بالأعراض أو مستقبلية المرض. تشمل الاضطرابات المعنية تثبيط نشاط الخلايا القاتلة الطبيعية (NK)، وزيادة محدودة في عدد اللمفاويات الجائلة بالدم ـ والتي تبدو مفعّلة، بالإضافة إلى ارتفاع طفيف في مستويات المركبات المناعية الجائلة بالدم. تشير جميع هذه الاكتشافات إلى اختلافات عامة بين جموع المرضى والمجموعات الشاهدة، لكنه ليس من بينها علامات نوعية لمتلازمة التعب المزمن أو علامات شاذة في جميع مرضى متلازمة التعب المزمن. وبالإضافة إلى ذلك، فكثيرا ما ترافق مثل هذه التغيرات المناعية أنماط مختلفة من العدوى، بالإضافة إلى التجارب المرهقة بدنيا أو وجدانيا. وتتسم ملامح، ووبائيات، ومستقبلية، متلازمة التعب المزمن بكونها متميزة عن اضطرابات نقص المناعة الرئيسية، بما فيها متلازمة العوز المناعي المكتسب (الإيدز)؛ وعلى سبيل المثال، ليس هناك دليل منشور على أن متلازمة التعب المزمن تربط بالعداوى الانتهازية أو زيادة خطر نشوء الأورام الخبيثة.
بالنسبة للعديد من المرضى، يعد التعطل الاستعرافي الذي يعانونه واحدا من أكثر الأعراض إضعافا وإرباكا. ولا يظهر المرضى بمتلازمة التعب المزمن، عموما، مظاهر الخَرَف الكبرى، لكن أكثرهم يقرر غالباً وجود ضعف في القدرة على التركيز، ونسيان غير معتاد، وصعوبة في معالجة المعلومات والعثور على الكلمات المناسبة. كما يقرر مرضى متلازمة التعب المزمن، بصورة ذاتية في كثير من الأحيان، وجود مشكلات استعرافية أسوأ من تلك التي تشير إليها الأدلة الموضوعية التي يتم الحصول عليها بالاختبارات المعتمدة. ولم يتم حتى الآن معرفة ما إن كان هذا التناقض يعكس بعض التشويه في الأعراض المدركة من جانب المريض، أو نقصا في منهجية الاختبار. وبرغم أن أغلب الدراسات المحكومة لم تجد شذوذات عصبية ـ نفسية مهمة يمكن تكرارها في مرضى متلازمة التعب المزمن، تقدم لنا الأبحاث الحديثة بعض الأدلة على أن بعض مرضى متلازمة التعب المزمن لديهم نقص في المعالجة الاستعرافية السمعية المركبة. ويقرر بعض مرضى متلازمة التعب المزمن وجود أعراض عصبية أخرى، بما فيها المذل، وخلل الاتزان، وتشوش البصر. وتكون هذه الأعراض، عادة، غير مترافقة مع أي دليل على وجود علامات عصبية عيانية أو موضعية. يجب أن يعالج المريض الذي يقرر أن التعب المزمن يعوق استمتاعه بحياته بمودة ،كما يجب تقييم حالته بعناية. وذلك لأن المصابين بمتلازمة التعب المزمن عادة لا يبدون مرضى بقدر ما يحسون به من تعب. ومن الممكن أن يشك أفراد العائلة، والأصدقاء، وأرباب العمل، والأطباء في ادعاء المصاب للمرض.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
التشخيص
إن تشخيص متلازمة التعب المزمن هو بالأساس تشخيص بالاستبعاد وتوضح الكوادر بعض الحالات المرضية التي يجب أن توضع في الاعتبار، والتي يجب أن تستثنى كتفسيرات بديلة لأعراض القدوم في مرضى متلازمة التعب المزمن. قد تكون هذه القائمة مفيدة، لكنها ليست شاملة، إذ تتداخل أعراض متلازمة التعب المزمن بتلك المميزة لكل من؛ الألم الليفي العصبي، داء البوريليات، الذأب الحمامي المجموعي المعتدل الشدة، التصلب المتعدد المبكر أو المعتدل (MS)، الاكتئاب، والعديد من الاضطرابات المعروفة جيدا. تعد متلازمة التعب المزمن والألم الليفي العصبي من الأمراض وثيقة الصلة، ويترافق وجودهما عادة في نفس المريض. وعلى أية حال، يتطلب تشخيص الألم الليفي العصبي، بخلاف متلازمة التعب المزمن، اكتشاف نقاط إيلامية متفرقة.
وبالإضافة إلى ذلك، فعادة ما يكون مريض الألم الليفي العصبي النمطي أكبر سنا بقليل، ولديه آلام أكثر انتشارا بالنسيج الرخو. لا يستثني تشخيص الألم الليفي العصبي وجود متلازمة التعب المزمن، ولكن عند تحليل البيانات المستقاة من الدراسات البحثية، يجب إدراج مرضى متلازمة التعب المزمن المصابين بهذا الاضطراب تحت مجموعة فرعية مستقلة.
يشير تاريخ التعرض المحتمل للدغات القُراد، أو الطفح الجلدي النمطي لمرض «لايم» (الحمامى المزمنة المهاجرة)، والأجسام المضادة للبوريلية البورجدورفيرية، والقهم العصابي، إلى تشخيص مرض «لايم».
وفي الأمراض الأخرى مثل الذأب الحمامي المجموعي والتصلب المتعدد، يمكن للتعب المزمن الموهن أن يكون أكثر وضوحا من الأعراض الروماتيزمية أو العصبية، لكن وجود الاكتشافات الفيزيائية الموضوعية، والشذوذات المختبرية، وترقي المرض، يشير إلى التشخيص الصحيح. تشمل الأمراض النفسية الأقرب شبها بمتلازمة التعب المزمن؛ نوبات الاكتئاب الكبرى، اضطراب الهلع، اضطراب القلق العام واضطرابات جسدية أخرى، ونظرا لأنه قد يصعب التعرف على المشكلات النفسية الطفيفة، فقد تفيد مشورة الطبيب النفساني أو الاختصاصي النفسي في تقييم وتدبير بعض المرضى. وتتسم العلاقة بين المرض النفسي ومتلازمة التعب المزمن بكونها علاقة تفاعلية معقدة، كما أنها ليست مفهومة جيدا في الوقت الحالي.
ولهذا السبب، فإن وجود تاريخ سابق أو حالي لنوبات الاكتئاب لا يستثنى تشخيص متلازمة التعب المزمن، لكن تعريف الحالة المراجع لمتلازمة التعب المزمن يوصي بوضع هؤلاء المرضى ضمن مجموعة خاصة عند تحليل البيانات لأغراض البحث. وبالنسبة لتعريف الحالة، يؤدي وجود تاريخ لنوبات الاكتئاب الكبرى ذات الملامح الذهانية أو السوداوية، أو الاضطرابات الوجدانية ذات القطبين، أو الفصام، أو الاضطرابات الضلالية، أو الخَرَف، أو الإدمان النشط للمخدرات أو الكحول، أو القهم العصابي، أو النهام، يستثنى تشخيص متلازمة التعب المزمن؛ لأن هذه الأمراض تمنع التحديد الموثوق للأعراض الرئيسية لمتلازمة التعب المزمن.
التحاليل المخبرية
يجب أن تدفعنا النتائج الشاذة بدرجة كبيرة لأي من الاختبارات المطلوبة إلى اعتبار التشخيصات الطبية الأخرى. ومن المنطقي أيضا أن نتبصر في احتمال العدوى بفيروس العوز المناعي البشري (HIV) يجب أن يوجه المخطط اللاحق بالصورة السريرية. إن وجود تاريخ لاستعمال المريض للأدوية التي تصرف بوصفة طبية أو تلك التي يمكن الحصول عليها بدون وصفة، بما فيها الفيتامينات والإضافات الغذائية، بالإضافة إلى الفحص الفيزيائي الكامل، واختبار الحالة العقلية لاستثناء أية شذوذات رئيسية، سيساعد على تحديد الحاجة لإجراء المزيد من الاختبارات المعملية. إن قدوم متلازمة التعب المزمن في الأطفال والمراهقين شبيه بمثيله في البالغين، لكنه لم تتم دراسته بالاستفاضة نفسها. يمكن أن يساعد المسلك المساند للطبيب على خفض القلق في صغار المرضى وعائلاتهم خلال فترة التقييم. قد يكون من الصعب تشخيص متلازمة التعب المزمن في الأطفال الأصغر سنا، والذين يجدون صعوبة في وصف الأعراض المرضية والتعبير عن مخاوفهم، فيتركون للوالدين سرد ما يستشعرونه من التاريخ الطبي لطفلهم.
وكما هو الحال بالنسبة لأي مرض مزمن في الأطفال، من المهم توجيه الانتباه بعناية إلى قيام الأسرة بالتعرف على المشكلات العائلية المستبطنة، ومن ثم معالجتها، وكذلك اكتشاف الأمراض النفسية التي قد تظهر نفسها على هيئة أعراض شبيهة بمتلازمة التعب المزمن. تستدعى الاختبارات الملائمة للعمر، حسب الحاجة، لتقييم الإجهاد، والاكتئاب، والقلق.
يجب أن يكون الطبيب متعقلا في تشخيص متلازمة التعب المزمن في شخص صغير السن. وفي حالة تشخيص الأعراض بالخطأ كمتلازمة التعب المزمن، فإن النتائج المحتملة لعدم تقديم المعالجة الملائمة للحالة المرضية الفعلية، أو تعزيز السلوكيات المرضية غير اللائقة ـ خاصةً التأثيرات على التطور النفسي ـ الاجتماعي والهوية الذاتية، قد تكون أكثر عمقا منها في البالغين. ومن الأهمية بمكان إعداد جدول لزيارات المتابعة المنتظمة لطمأنة المريض، وإجراء التعديلات المطلوبة في المعالجة، وملاحظة أية تغيرات قد تشير إلى مصدر آخر للأعراض. تتسم متلازمة التعب المزمن بكونه موهنة في جميع المرضى، ومعوِّقة في بعضهم، لكنها عادة غير مترقية وينبع الوهن والإعاقة عن مزيج من الأعراض؛ مثل التعب، أو آلام العضلات والمفاصل، واضطرابات النوم، والتعطل المعرفي، وعن الاكتئاب المصاحب للحالة في بعض المرضى. يحتاج المرضى لكل من المعالجة الأعراضية والمساندة الوجدانية.
ومن الأهمية بمكان بالنسبة للطبيب أن يكون مدافعا عن مريضه. إن صياغة تحالف علاجي مبني على الثقة والتبادل المفتوح يمكن أن يزيل أوجه سوء الفهم التي تكتنف المرض. في غياب أية معالجة مجربة، يمكن خبرة معالجات تخبرية مختارة بعناية. وفي الوقت نفسه، يجب تحذير المرضى من استعمال المعالجات الغريبة التي لم يتم اختبارها والتأكد من فاعليتها سريريا، والتي قد تكون ضارة. يجب أن يبحث الأطباء بشكل مستمر عن مشكلات طبية أخرى، وأن يجتنبوا افتراض أن كل عَرَض أو علامة جديدة هي توطيد لتشخيص متلازمة التعب المزمن. ومن الممارسات الشائعة أن يتم جدولة زيارات المتابعة كل ستة أشهر أو كلما كان هناك اكتشاف لمرض أو شكوى جديدة مربكة.
دور المريض
من المهم لمرضى متلازمة التعب المزمن أن يبطئوا من إيقاع حياتهم، وأن يتجنبوا أو يقللوا من تعرضهم للمواقف التي تسبب لهم الإجهاد البدني أو النفسي. فالإصابة بمرض مزمن أمر مرهق في حد ذاته.
الطبيب النفسي
من الضروري أن يتم تقييم المشكلات النفسية ومعالجتها بصورة فاعلة. وفي الممارسة المثالية، يجب أن تكون لدى الطبيب النفساني خبرة في معالجة مرضى متلازمة التعب المزمن أو الأمراض المزمنة المرتبطة بها،كما يجب أن يكون عضوا في فريق الرعاية الطبي لأولئك المرضى، إذا أمكن ذلك، لطمأنة المريض على أنه معتنى به جيدا، وليس محولا إلى اختصاصي آخر. تشير البيانات الحديثة أيضا إلى أن العلاج الاستعرافي السلوكي قد يحسن من الإعاقة والأعراض المرضية في بعض المرضى الذين يعوق سلوك التكيف لديهم أو نظرتهم لمرضهم، تحسن حالتهم. يجب أن يتم توجيه المرضى حول كيفية الموازنة بين فترات النشاط والراحة، وأن تكون لديهم أهداف واقعية يسعون لتحقيقها، وأن يضعوا خططا مرنة تضع في اعتبارها تذبذب مستويات الطاقة والأعراض، وأن يبقوا متفائلين بشأن التحسن. إن التحويل إلى معالج مهني)، يمكن أن يصمم استراتيجيات لحفظ الطاقة أو إلى معالج بالتقويم المهني، إذا كان ذلك ملائما، قد يساعد مرضى متلازمة التعب المزمن على تحسين قدراتهم الوظيفية، والحد من اعاقتهم، ومن ثم تحسين حياتهم، حتى إذا بقيت أعراضهم على حالها. عادة ما يؤدي استئناف التمرينات الرياضية بصورة مفاجئة إلى استثارة الأعراض، لذا يجب تجنبه قدر الإمكان. يجب أن يشجع المرضى على الانخراط في أي من أشكال النشاط البدني الذي يتم تطبيقه تدريجيا حسب التحمل. وبالنسبة للأطفال والمراهقين، يجب أن يعمل الطبيب مع إدارة المدرسة لتقليص وقت الصف بالنسبة للطفل المصاب، إذا كان ذلك ضروريا، على أن يستأنف الطفل الحضور الطبيعي تدريجيا.من الممكن أن يكون التعليم في المنزل أحد البدائل المطروحة في الحالات الوخيمة.
الأدوية
رغم أنه ليس هناك دواء أو مجموعة واحدة من الأدوية النوعية لمتلازمة التعب المزمن، فقد تكون المعالجة العرضية مفيدة. ولتقليل آلام العضلات والمفاصل، والصداع أو الإحساس بالحمى المرتبطة بالمرض، يمكن وصف الأسبيرين، أو غيره من الأدوية اللاستيرويدية المضادة للالتهاب، أو الباراسيتامول. وقد تساعد مضادات الهستامين على إراحة أية أعراض بارزة. وجدت التجارب العلاجية المزدوجة التعمية (Double Blind) لمتلازمة التعب المزمن فائدة محدودة أو منعدمة لأكثر الأدوية الأخرى التي تمت تجربتها على المرضى بتلك المتلازمة. وقد وجدت أولى التجارب المنشورة حول هذا الموضوع،أن الدواء المضاد للفيروسات «أسيكلوفير» لايزيد في مفعوله عن العلاج الغُفل «بلاسيبو»، مع تقرير عدد كبير من المرضى الذين تناولوا علاجا غُفلا حدوث تحسن في حالتهم الصحية. وبرغم أن بعض الأطباء يصفون حقن الجلوبلين جاما للحقن العضلي أو الوريدي، فقد ذكرت ثلاث تجارب سريرية محكومة استخدم فيها الجلوبلين المناعي وريديا، نتائج متضاربة بخصوص فعالية هذه المعالجات. وعلى الرغم من ارتفاع معدلات انتشار الأرجيات في المرضى بمتلازمة التعب المزمن، فقد اكتشفت تجربة علاجية باستخدام دواء «تيرفينادين» عدم وجود تحسن في مرضى متلازمة التعب المزمن نتيجة لتناول هذا الدواء. وقد تمت تجربة عدد آخر من الأدوية، لكن حظها في النجاح لم يكن أفضل من سابقيها. تم مؤخراً تقرير وجود صلة قوية بين متلازمة التعب المزمن وانخفاض ضغط الدم المتواسط عصبيا (Neurally Mediated Hypotension) وجدت الدراسة أن 22 من 23 مرضى بمتلازمة التعب المزمن خضعوا للاختبار، كانوا موجبين لانخفاض ضغط الدم المتواسط عصبيا، عن طريق الاختبار على طاولة مائلة (Tilt-table) خاصة، والتحريض الدوائي. ومن بين أولئك الذين كانت اختباراتهم إيجابية، قرر 16 مريضاً حدوث تحسن كامل أو جزئي من التعب بعد المعالجة غير المحكومة (Uncontrolled) بالفلودروكورتيزون (Fludrocortisone)، والعوامل المحصرة لقنوات بيتا الأدرينيرجية، والديزوبيراميد (Disopyramide)، سواء استخدمت هذه الأدوية بصورة منفردة أو في توليفة. تمت تجربة العديد من المعالجات المخبرية الإضافية على المرضى بمتلازمة التعب المزمن. وذلك لأن التجارب السريرية جيدة التصميم أظهرت فائدة الجرعات المنخفضة من مضادات الاكتئاب الثلاثية الحلقة، في معالجة الألم الليفي العصبي. وكثيرا ما يصف الأطباء مضادات الاكتئاب ثلاثية الحلقة مثل، دوكسيبين، وديسيبرامين، وأميتربتيلين ونورتريبتلين، لمرضى متلازمة التعب المزمن. وعلى الرغم من عدم وجود تجارب سريرية محكومة كافية، فقد قرر بعض مرضى متلازمة التعب المزمن الذين يعانون أيضا من اضطراب الهلع أو القلق، تحسنهم لدى تناول مزيلات القلق، مثل الكلونازيبام، والألبرازولام، والبنزوديازيبينات أو البوسبيرون.
خيارات
نظرا لعدم وجود نظام علاجي نوعي لمتلازمة التعب المزمن، فقد يكون هناك حاجة لتجربة عدة مقاربات علاجية مختلفة، قبل أن يقرر المرضى حدوث التحسن. من الضروري أن يكون كل من الطبيب والمريض متقبلين للخيارات العقلانية للمعالجة، مع إدراك أن التحسن قد يحدث بصورة تدريجية طفيفة. يكتنف الكثير من الخلاف والتخمين متلازمة التعب المزمن: فهل هي اضطراب منفرد أم مزيج متباين من المشكلات؟ وما علاقتها بالعدوى، وبالجهاز المناعي، وبانخفاض ضغط الدم المتواسط عصبيا، وما علاقتها بالاضطرابات المزاجية؟ ... كيف يمكن معالجتها بأفضل صورة ممكنة؟... وتؤدي هذه التساؤلات وغيرها من القضايا لاستمرار الجدل الدائر حاليا، مما يترك المرضى وأطباءهم مصابين بالإحباط في كثير من الأحيان. وبالنسبة لوقتنا الحالي، لا يمتلك الأطباء ولا الباحثون جميع الأجوبة. ولكن عند معالجة مرضى متلازمة التعب المزمن، يمكن أن يعتمد الأطباء على الممارسات التي جعلت من الطب فنا على مر العصور: «استبعد المشكلات البديلة، وعالج الأعراض، واعرض التوجيه للمريض بطريقة حانية»
الوبائيات
The prevalence rates for CFS/ME vary widely depending on "case definitions and diagnostic methods".[11] Based on the 1994 CDC diagnostic criteria, the global prevalence rate for CFS is 0.89%.[11] In comparison, the prevalence rate for the stricter criteria, such as the 1988 CDC "Holmes" criteria for CFS and the 2003 Canadian criteria for ME (both of which, for example, exclude patients with psychiatric diagnoses), produce an incidence rate of only 0.17%.[11] For an example of how these rates impact a nation: the CDC website notes that between 836,000 and 2.5 million Americans have ME/CFS, "but most remain undiagnosed".[1]
Females are diagnosed about 1.5 to 2.0 times more often with CFS than males.[11] An estimated 0.5% of children have CFS, and more adolescents are affected with the illness than younger children.[2][18]
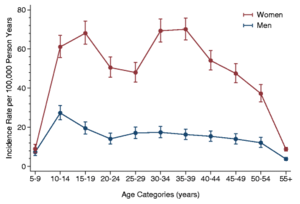
The incidence rate according to age has two peaks, one at 10–19 and another at 30–39 years. The effect is seen both in female and in male data, but is more pronounce in females. It was suggested that this occurs because these age groups may be more vulnerable to CFS.[19][4][20] The rate of prevalence is highest between ages 40 and 60.[21][22]
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
انظر أيضاً
المراجع
- ^ أ ب ت ث ج خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةCDC2020 - ^ أ ب خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةIOM2015 - ^ "Recommendations - Myalgic encephalomyelitis (or encephalopathy)/chronic fatigue syndrome: diagnosis and management - Guidance". NICE. 29 أكتوبر 2021. Archived from the original on 29 ديسمبر 2021. Retrieved 15 يناير 2022.
- ^ أ ب Crawley E (2017). "Pediatric chronic fatigue syndrome: current perspectives". Pediatric Health, Medicine and Therapeutics. 9: 27–33. doi:10.2147/PHMT.S126253. PMC 5919160. PMID 29722371.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةCDCWhatIs - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةCDC-causes-2020 - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةICC2011primer - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةCDC2020treat - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةCoch2019Oct2 - ^ Sandler CX, Lloyd AR (مايو 2020). "Chronic fatigue syndrome: progress and possibilities". The Medical Journal of Australia. 212 (9): 428–433. doi:10.5694/mja2.50553. PMID 32248536. S2CID 214810583.
- ^ أ ب ت ث ج خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةLim2020 - ^ Morris G, Berk M, Galecki P, Maes M (أبريل 2014). "The emerging role of autoimmunity in myalgic encephalomyelitis/chronic fatigue syndrome (ME/cfs)". Molecular Neurobiology. 49 (2): 741–756. doi:10.1007/s12035-013-8553-0. hdl:11343/219795. PMID 24068616. S2CID 13185036.
- ^ Loebel M, Grabowski P, Heidecke H, Bauer S, Hanitsch LG, Wittke K, et al. (فبراير 2016). "Antibodies to β adrenergic and muscarinic cholinergic receptors in patients with Chronic Fatigue Syndrome". Brain, Behavior, and Immunity. 52: 32–39. doi:10.1016/j.bbi.2015.09.013. PMID 26399744.
- ^ Sotzny F, Blanco J, Capelli E, Castro-Marrero J, Steiner S, Murovska M, Scheibenbogen C (يونيو 2018). "Myalgic Encephalomyelitis/Chronic Fatigue Syndrome - Evidence for an autoimmune disease". Autoimmunity Reviews. 17 (6): 601–609. doi:10.1016/j.autrev.2018.01.009. PMID 29635081.
- ^ Wirth K, Scheibenbogen C (يونيو 2020). "A Unifying Hypothesis of the Pathophysiology of Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS): Recognitions from the finding of autoantibodies against ß2-adrenergic receptors". Autoimmunity Reviews. 19 (6): 102527. doi:10.1016/j.autrev.2020.102527. PMID 32247028.
- ^ Marshall-Gradisnik S, Smith P, Nilius B, Staines DR (1 يناير 2015). "Examination of Single Nucleotide Polymorphisms in Acetylcholine Receptors in Chronic Fatigue Syndrome Patients". Immunology and Immunogenetics Insights. 7: III.S25105. doi:10.4137/III.S25105. ISSN 1178-6345.
- ^ Holden S, Maksoud R, Eaton-Fitch N, Cabanas H, Staines D, Marshall-Gradisnik S (يوليو 2020). "A systematic review of mitochondrial abnormalities in myalgic encephalomyelitis/chronic fatigue syndrome/systemic exertion intolerance disease". Journal of Translational Medicine. 18 (1): 290. doi:10.1186/s12967-020-02452-3. PMC 7392668. PMID 32727475.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةCDC2020children - ^ Collard SS, Murphy J (سبتمبر 2020). "Management of chronic fatigue syndrome/myalgic encephalomyelitis in a pediatric population: A scoping review". Journal of Child Health Care. 24 (3): 411–431. doi:10.1177/1367493519864747. PMC 7863118. PMID 31379194.
- ^ Bakken IJ, Tveito K, Gunnes N, Ghaderi S, Stoltenberg C, Trogstad L, et al. (أكتوبر 2014). "Two age peaks in the incidence of chronic fatigue syndrome/myalgic encephalomyelitis: a population-based registry study from Norway 2008-2012". BMC Medicine. 12: 167. doi:10.1186/s12916-014-0167-5. PMC 4189623. PMID 25274261.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةpmid28033311 - ^ "Epidemiology | Presentation and Clinical Course | Healthcare Providers | Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS) | CDC". www.cdc.gov (in الإنجليزية الأمريكية). 27 أبريل 2021. Retrieved 16 يوليو 2022.
وصلات خارجية
| Find more about متلازمة التعب المزمن at Wikipedia's sister projects | |
| Definitions from Wiktionary | |
| Media from Commons | |
| Quotations from Wikiquote | |
| Source texts from Wikisource | |
| Textbooks from Wikibooks | |
| Learning resources from Wikiversity | |
| Database entry Q209733 on Wikidata | |
- "CDC – Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS)". Centers for Disease Control. Retrieved 20 مايو 2020.
| Classification | |
|---|---|
| External resources |
- CS1 maint: unflagged free DOI
- CS1 الإنجليزية الأمريكية-language sources (en-us)
- الصفحات بخصائص غير محلولة
- Short description is different from Wikidata
- Use dmy dates from January 2022
- Pages using infobox medical condition with unknown parameters
- All pages needing factual verification
- Wikipedia articles needing factual verification from January 2021
- Chronic fatigue syndrome
- Immune system disorders
- Neurological disorders
- Syndromes of unknown causes