تكاثر بشري
تكاثر بشري يولد الإنسان وبه أعضاء الجسم المطلوبة للتكاثر. ولكن لا يمكن أن يحصل التكاثر فعليًا مالم تَنْمُ هذه الأعضاء نموًا تامًا. وتحصل عملية النضج التام عند سن البلوغ. وهي فترة تستمر لعدة سنوات يمر خلالها الفتى أو الفتاة بتغيرات جسمانية درامية تحكمها هورمونات محددة (مواد كيميائية ينتجها الجسم). وتبدأ فترة البلوغ العادية خلال أو قبل سنيِّ المراهقة المبكرة بقليل.
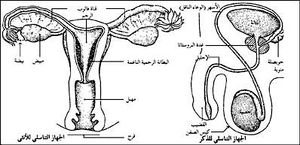
يختلف شكل وهيئة تركيب أجهزة التناسل الأنثوية عن الذكرية اختلافًا كبيرًا. ولكن كلا الجهازين مهيَّآن خصيصًا لإنتاج وتغذية ونقل البيضة أو النطفة.
في الإناث
يتألف الجهاز التناسلي بشكل رئيسي في الإناث من مجموعة أعضاء توجد في الحوض. وللمرأة أو الفتاة أعضاء خارجية يطلق عليها الفَرْج. ويشمل فتحة لقناة ضيقة تدعى المهبل. ويقود المهبل إلى الرّحم، وهو عضو عضلي مجوف كمثري الشكل يتطور الطفل وينمو بداخله. وهنالك عضوان بيضيَّان صغيران على يمين ويسار الرحم يطلق عليهما المبيضان. ويقوم المبيض بإنتاج البيوض وتخزينها وإطلاقها. وتنتج هذه الأعضاء أيضًا نوعين من الهورمونات هما الأستروجينات والبروجسترون. وتصل البيوض من المبيض إلى الرحم عبر قناتين تسميان قناتي فالوب أو البوقين. وتنتج الإناث بيوضًا كجزء من عملية شهرية يطلق عليها دورة الحيض، التي تبدأ خلال مرحلة البلوغ. ويخضع جهاز التناسل الأنثوي، أثناء كل دورة حيض، لسلسلة من التغيرات تعدّها للإخصاب والحمل. وإذا لم تخصَّب البيضة، يحدث إسقاط للأنسجة أو فقدانها في الرحم، وهذا يسمّى الحيض. ويرافق النزف هذه العملية التي تستمر من ثلاثة إلى سبعة أيام. والحيض هو علامة بداية كل دورة شهرية حيث تستغرق كل دورة حوالى 28 يومًا. انظر: الحيض.
هناك تغيرات أخرى خلال الدورة الشهرية تطرأ على خلايا في المبيض تسمى الخلايا البيضية. وتتطور البيوض من هذه الخلايا. وعند الولادة، يحتوي كل مبيض على 400,000 خلية بيضية. تبقى هذه الخلايا خامدة (غير نشطة) حتى حدوث دورة الحيض الأولى. وبعد ذلك، ينمو العديد من الخلايا البيضية وتبدأ بالنضوج في كل شهر. وفي العادة فإن خلية بيضية واحدة في أحد المبيضين تصل النضوج الكامل. وتتحرر هذه الخلية المتكاملة النمو (البيضة الناضجة) من المبيض في عملية تدعى الإباضة. تحدث هذه العملية في حوالي منتصف دورة الحيض. وبعد الإباضة، تنطلق البيضة نحو الرحم من خلال إحدى قناتي فالوب، بوساطة تقلصات عضلية تشبه الأمواج، وضربات الأهداب (تركيبات تشبه الشعر) المثبتة على خلايا جدران البوقين. وقد يحدث الإخصاب في إحدى هاتين القناتين، وتعيش البيضة غير المخصبة تقريبًا 24 ساعة بعد مغادرتها المبيض.
وتحدث أيضًا تغيُّرات هامة في بطانة الرحم، فخلال النصف الأول من دورة الحيض، تحرِّر المبايض كميات كبيرة نسبيًا من الإستروجينات، مما يؤدي إلى زيادة سمك بطانة الرحم. وتصل بطانة الرحم إلى أقصى سمك لها في وقت الإباضة تقريبًا. وبعد الإباضة تحرِّر المبايض كميات كبيرة نسبيًا من البروجسترون. ويحافظ هذا الهورمون على سمك بطانة الرحم حتى يمكن للبيضة المخصبة الالتصاق بالرحم.
وإذا حدث الإخصاب، تستمر بطانة الرحم في التطور، أما إذا لم يحدث الإخصاب، فتتحلل البيضة ويتناقص إنتاج البروجسترون. وتتحلل أيضًا بطانة الرحم لتفرزه خارج الجسم أثناء فترة الحيض.
تنتج معظم النساء البيوض حتى سن 45-55 سنة إلى أن تصبح الدورة الشهرية مضطربة وغير منتظمة ثم تتوقف. وتدعى هذه الفترة من حياة المرأة بفترة الإياس. ويعني اكتمال فترة الإياس نهاية سنوات فترة الإنجاب الطبيعية عند المرأة.
في الذكور
يشتمل الجهاز التناسلي في الذكور على الخصيتين، وجهاز المسالك، والغدد الثانوية، والقضيب. وتنتج الخصيتان النطاف. أما جهاز المسالك، الذي يشتمل على البربخ والأسهر (الوعاء الناقل) فيؤدي وظيفة نقل النطاف. وتزود الغدد الثانوية وخاصة الحويصلات المنوية وغدة البروستاتا بسائل يزيت جهاز المسالك ويغذي النطاف. وتُقذف النطاف خارج الجسم عبر القضيب، وهو عضو أسطواني يقع بين الساقين.
وتحاط الخصيتان بالصفن، وهو كيس يقع خلف القضيب. ويحافظ موقع الصفن (كيس الخصى) على الخصيتين بإبقائهما باردتين بدرجة حرارة تقل عن درجة حرارة الجسم العادية البالغة 37 درجة بحوالى 2,2-2,8 درجة مئوية. وخلافًا لخلايا الجسم الأخرى، فلا يمكن لخلايا النطاف أن تتطور على نحو ملائم في درجة حرارة الجسم العادية. وعلاوة على إنتاج النطاف، تنتج الخصيتان أيضًا الهورمونات وبالأخص التستوسترون.
وتتطور النطاف في الخصيتين داخل جهاز معقد من القنوات يُدعى القنوات المنوية. وتحتوي قنوات الطفل الذكري عند الولادة على خلايا مستديرة بسيطة، ولكن بعد مرحلة البلوغ، تبدأ الخصيتان في إنتاج هورمون التستوسترون وهورمونات أخرى تجعل الخلايا المدورة تنقسم وتخضع لتغيرات لتصبح خلايا رفيعة بذيل. وتستخدم خلية النطفة ذيلها، ويطلق عليه السوط، لتدفع نفسها إلى الأمام. وتمر النطفة من الخصيتين إلى البربخ، حيث يكتمل نموها خلال 12 يومًا، وتخزّن بنفس البربخ.
ينتج الذكر البالغ الصحيح الجسم عادة حوالى 200 مليون نطفة يوميًا. وعلى الرغم من أن إنتاج النطاف يبدأ تدريجيًا بالانخفاض تقريبًا بعد سن 45 سنة، إلا أن الإنتاج يستمر طوال الحياة.
ومن البربخ، تتحرك النطفة إلى قناة طويلة يطلق عليها الأسهر (الوعاء الناقل). وتنتج الحويصلات المنوية وغدة البروستاتا سائلاً يميل إلى البياض يدعى السائل المنوي. يختلط هذا السائل مع النطاف ليشكل المنيّ. ويوصل الوعاء الناقل بالإحليل، وهو أنبوب يمر عبر القضيب.
يُقذف بالمني المحتوي على الحيوانات المنوية من الجسم من خلال الإحليل. ويطلق على هذه العملية الإنزال. وعادة ما يتدلى القضيب مرتخيًا. ولكن عندما يثار الذكر جنسيًا، تمتلئ أنسجة خاصة في القضيب بالدم ويصبح العضو صلبًا ومنتصبًا. وعند إثارة القضيب تنقبض العضلات المحيطة بالأعضاء التناسلية. ويرغم هذا الانقباض تحريك السائل من الغدد ويدفع المني عبر جهاز المسالك والإحليل. وتتفاوت كمية المني المنزلة من 2-6 مليليتر. ويحتوي كل مليليتر من المنيّ على حوالى 100مليون نطفة.
الإخصاب
يبتدئ الحمل عند إخصاب حيوان منوي لبيضة. ويحدث الإخصاب عادة من خلال الجماع الجنسي. ومجامعة الرجل لزوجته تُتِمُّ عملية الإنزال. وعند إنزال الرجل، تترسب ملايين النطاف في مهبل المرأة.
وقد طوّر العلماء تقنيات تحقق الإخصاب بدون حدوث جماع جنسي، في عملية تدعى التلقيح الاصطناعي، حيث تُجمّع النطاف من الرجل، وتحقن فيما بعد في رحم زوجته. وعبر تقنية أخرى تُدعى بالإخصاب في الزجاج، تستخدم النطاف المجمعة لإخصاب البيوض في صحن مخبري، ومن ثم تولج البيوض المخصبة في رحم المرأة.
وبعد الإنزال، تمر النطاف من المهبل فالرحم، ومن ثم عبر قناتي فالوب. وتموت أغلب النطاف أثناء مسارها وتصل الأنبورة عدة آلاف فقط. والأنبورة منطقة واسعة في نهاية قناة فالوب. ويحدث الإخصاب عادةً في هذا الجزء من قناة فالوب.
وقد تصل بعض النطاف قناتي فالوب في وقت قصير بحدود خمس دقائق، بينما قد تستغرق نطاف أخرى ساعات للوصول. ويمكن للنطاف الاستمرار في العيش في قناتي فالوب ما يقارب 48 ساعة. ويستغرق مرور البيضة حوالى 24 ساعة عبر قناة فالوب. ويمكن إخصاب البيضة فقط أثناء هذه الفترة، ولذلك، يجب حدوث الجماع الجنسي قريبًا من زمن عملية الإباضة لحصول الإخصاب.
ويغطي سطح البيضة المحررة حديثًا طبقة رقيقة شبه هلامية من الخلايا تُدعى المنطقة الشفافة. وتدعى الطبقة الرقيقة الثانية من الخلايا بالركام المبيضي (الخلايا الحويصلية)، وهي تحيط بالمنطقة الشفافة.
ولإخصاب البيضة يجب أن تمر النطفة عبر كلتا الطبقتين حتى تخصّب البيضة فيطلق الجسيم الطرفي للنطفة إنزيمات خاصة تشتت خلايا كلتا الطبقتين. وعلى الرغم من احتمال اختراق عدة نطاف للمنطقة الشفافة فعادة ما تتمكن نطفة واحدة من إخصاب البيضة. وبعد دخول النطفة الأولى تطلق البيضة مواد تمنع النطاف الأخرى من الدخول إليها.
كيف يتم تحديد الجنس
يكتمل الإخصاب عند اتحاد صبغيات النطفة مع صبغيات البيضة. والصبغيات تركيبات شبه خيطية تحتوي على مورثات، وهي الوحدات الوراثية التي تحدد الصفات المظهرية والفريدة لكل شخص. وأغلب خلايا الجسم بها 46 صبغيًا تظهر في 23 زوجًا من الصبغيات. ومن ناحية أخرى، فإن تطور كل بيضة أو نطفة يمر في سلسلة خاصة من انقسامات الخلية يدعى بالانقسام الاختزالي. ونتيجة لذلك، تحتوي خلية كل نطفة أو بيضة على صبغي واحد فقط من كل زوج من الصبغيات أو 23 من الصبغيات غير المزدوجة خلال عملية الإخصاب. وتتزاوج الصبغيات حتى تحصل البيضة المخصبة على العدد الطبيعي من 46 صبغيًا. وتُدعى البيضة المخصبة الملقحة الزيجوت (اللاقحة).
تحدِّد صبغيات الجنس الخاصة فيما إذا كانت البيضة الملقحة ستتطور إلى ولد أو بنت. وتحتوي كل خلية جسمية على زوج من الصبغيات الجنسية. والصبغيان الجنسيان في الإناث متطابقان، ويسمى كل صبغي الصبغي (x). وتحتوي خلايا الذكور على صبغي واحد (x) وصبغي آخر أقل حجمًا يسمى الصبغي (y). وبعد الانقسام الاختزالي يكون لدى كل نطفة أو بيضة صبغي جنسي واحد. وتحمل كل خلايا البيضة صبغي (x) واحد، بينما تحمل نصف خلايا النطاف صبغي (x) ونصفها الآخر صبغي (y). وفي الإخصاب يكون الناتج عن اتحاد نطفة ذات صبغي (x) بالبيضة أنثى لأن البيضة المخصبة ستمتلك زوجًا من الصبغي (x). أما اتحاد نطفة بصبغي (y) بالبيضة فسينتج عنه طفل ذكر لأن زوج الصبغيات في البيضة المخصبة سيتكون من صبغي (x) وصبغي (y). انظر: الوراثة.
ولادة التوائم. في أغلب الحالات، تلقح بيضة واحدة وتنمو إلى مولود واحد. ولكن بين الحين والآخر، ينمو مولودان أو أكثر ليولدا في آن واحد. وتدعى ولادة أكثر من طفل في نفس الحمل بولادة التوائم.
وقد تنجم الولادات المتعددة عن عدة زيجوتات منفصلة أو من خلال زيجوت. فإذا حُرِّرت بيضتان أثناء الإباضة، فقد يتحد كل منهما بنطفة منفصلة، مما يؤدي إلى تكوين زيجوتين منفصلين. وتنمو البيضتان إلى توأم ثنائي الزيجوت وينمو توأمان وحيدا الزيجوت من زيجوت واحد ينقسم إلى خلايا منفصلة مع نمو كل خلية مستقلة عن الأخرى. ويتميز هؤلاء الأطفال بنفس التركيب الوراثي، وعادةً ما يشبه الواحد الآخر. وتدعى مثل هذه التوأمة بالتوائم المتطابقة.
تطور المضغة
يمر الزيجوت بسلسلة من التغيرات قبل وصوله الرحم. وفي الرحم ينمو الزيجوت إلى شكل يسمى المضغة والتي تنمو بسرعة مكونة الأنسجة وأعضاء الجسم خلال شهرين.
أيام الحمل الأولى
بعد الإخصاب، ينتقل الزيجوت عبر قناة فالوب نحو الرحم. وفي طريقه يبدأ الزيجوت بالانقسام بسرعة إلى عدة خلايا دون زيادة في الحجم الإجمالي. وتسمى كتلة الخلايا الناتجة التويتة. ومع اليوم الثالث أو الرابع من الإخصاب، تدخل التويتة الرحم. وأثناء تلك الفترة، تبقى التويتة محاطة بالمنطقة الشفافة وتحتوي على 12-16 خلية.
ينمو الجنين من الخلايا المركزية للتويتة. وتُدعى هذه الخلايا بكتلة الخلايا الداخلية. وتدعى الخلايا الخارجية للتويتة بكتلة الخلايا الخارجية التي تنمو لتكوِّن المشيمة، وهو العضو الذي يربط المضغة بالمدّد الدموي للأم.
وبعد دخول التويتة الرحم، تستمر في الانقسام، ويتشكل تجويف مليء بسائل بين جانب واحد من كتلة الخلايا الداخلية وكتلة الخلايا الخارجية، في حين تبدأ المنطقة الشفافة بالتفتت.
في هذه المرحلة، تُدعى كرة الخلايا بالخلية الأرومية أو الأُريمة. وتنقسم الخلية الأرومية أثناء طفوها بحرية في الرحم ليوم أو يومين.
وفي حوالي اليوم الخامس أو السادس من الحمل، تصبح الخلية الأرومة مرتبطة بالسطح الداخلي للرحم. وتفرز الخلايا الخارجية للخلية الأرومية، والتي تسمى الأرومة الغاذية، إنزيمًا يمزق بطانة الرحم. وتبدأ الأرومة الغاذية في الانقسام بسرعة وتغزو نسيج الرحم. وتدعى عملية الارتباط بجدار الرحم بعملية الغرس. وفي اليوم الحادي عشر من الحمل، تكون الأرومة الغاذية قد انغرست بثبات في الرحم
تغذية المضغة
تتطور بُنَى عديدة في الرحم لمساعدة المضغة في النمو. وتشتمل هذه البنى على المشيمة وأغشية معينة.
وبحلول اليوم الثالث عشر من الحمل يتشكل حيِّز يدعى التجويف المشيمائي حول المضغة. ويحاط التجويف المشيمائي بغشاءين، يسمى الغشاء الخارجي منهما المشيماء بينما يسمى الغشاء الداخلي السّلى. وتتفاعل المشيماء مع أنسجة الرحم لتشكل المشيمة. وتثبت المشيماء في جدار الرحم بنتوءات شبه أصبعية تدعى الزغابات المشيمائية. وتحتوي الزغابات المشيمائية على الأوعية الدموية الأولى للمضغة. وترتبط المشيماء بالمضغة من خلال بنية تُدعى سويقة الجسم. وتنمو سويقة الجسم لتشكل الحبل السري الذي يصل المضغة بالمشيمة.
ويشكل السّلى كيسًا مملوءًا بالسائل حول المضغة. وتطفو المضغة في هذا السائل الذي يُدعى بالسائل السلوي. ويحمي السائل السلوي المضغة بامتصاص صدماتها مع جدار الرحم. وهو يمكن المضغة أيضًا من الحركة بدون إتلاف السلى والأنسجة الأخرى.
وفي حوالي اليوم الحادي والعشرين من الحمل، يبدأ الدم دورانه بين المشيمة والمضغة. وتتبادل أوعية دم الأم وتلك الخاصة بالمضغة المواد عبر طبقة رقيقة تُدعى الحاجز المشيمي. وتنقل فضلات المضغة خارجًا عبر الحاجز. وبطريقة أخرى مماثلة، تمر المغذيات والأكسجين من دم الأم عبر الجدران الرقيقة للحاجز وتدخل دم المضغة. ومن ناحية أخرى، فإن بعض الكائنات الحية الدقيقة كالفيروسات والبكتيريا علاوة على المواد الكيميائية، بما في ذلك العقاقير أيضًا، قد تجتاز الحاجز المشيمي وتؤذي المضغة.
أصل الأنسجة والأعضاء
في ذات الوقت الذي تبدأ فيه المشيمة تقريبًا بالتشكل، تتسطح كتلة الخلايا الداخلية وتتطور إلى ثلاث طبقات من الخلايا تُدعى القرص المضغي. أما الأنواع الثلاثة لطبقات الخلايا فهي الأديم الظاهر والأديم المتوسط والأديم الباطن. وفي عملية تدعى التخصص تتحرك خلايا كل طبقة إلى أماكن معينة في القرص المضغي. ثم تطوى بعضها فوق بعض لتشكل أنابيب أو عناقيد. وتنمو هذه الأنابيب والعناقيد إلى أنسجة وأعضاء مختلفة للجسم.
وتشكل خلايا الأديم الظاهر الدماغ والأعصاب والجلد والشعر والأظافر وأجزاء من العينين والأذنين. وتشكل خلايا الأديم المتوسط القلب والعضلات والعظام والأوتار والكلى والغدد والأوعية الدموية والأعضاء التناسلية. وتنمو بطانة أجهزة الهضم والتنفس من خلال الأديم الباطن.
نمو الأعضاء والأجهزة العضوية
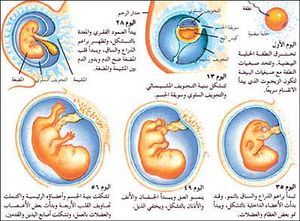
تنمو أعضاء الجسم والأجهزة العضوية بسرعة خلال الفترة بين الأسبوع الثالث والثامن من الحمل. وتشتمل البنى الرئيسية على الجهاز العصبي المركزي، والجهاز الدوري، بالإضافة إلى أعضاء العينين والأذنين والأطراف. وغالبًا ما تحدث عيوب نمو البنى خلال هذه الأسابيع. وأحيانًا تحدث العيوب نتيجة مواد داخلة من جسم الأم عبر الحاجز المشيمي. وتُدعى هذه المواد بالماسخات. وتشتمل على العقاقير التي تتناولها الأم بالإضافة إلى الفيروسات والبكتيريا والكائنات الحية الدقيقة المعدية. وتتضمن الماسخات الأخرى العقاقير غير الطبية والمشروبات الكحولية والتدخين.
- الجهاز العصبي المركزي. يتألف من الدماغ والحبل الشوكي. ويبدأ بالنمو في منتصف الأسبوع الثالث من الحمل في شكل شريط مسطح من الخلايا داخل أسطوانة طويلة من الخلايا تدعى الأنبوب العصبي. وفي اليوم الخامس والعشرين من الحمل تقريبًا، تُغْلق إحدى نهايتي الأنبوب العصبي. وينمو الدماغ من ثلاثة أكياس تتشكل في هذه النهاية من الأنبوب. وبعد يومين تُغلق نهاية الأنبوب الأخرى. وقد يؤدي فشل إغلاق الأنبوب إلى حدوث عيوب ولادية (خلقية) وخاصة السنسنة المشقوقة وهو اعتلال في العمود الفقري.
- الجهاز الدوري. يبدأ الجهاز الدوري في التشكل في الأسبوع الثالث من الحمل، عَبْر تَوحُّد قناتين من الخلايا لتشكلا قناة واحدة تكوِّن القلب. وبحلول الأسبوع الرابع يشرع الجهاز الدوري في العمل، ويبدأ القلب ضخ الدم. ومن الأسبوع الرابع إلى السابع من الحمل تنقسم قناة القلب إلى أربع حجيرات. ويؤدي أي شذوذ في شكل النمو العادي خلال هذه الفترة إلى حدوث عيب في القلب.
- لذراعان والساقان. تظهر كبراعم نسيجية خلال الأسبوع الخامس من الحمل. تبدأ الذراعان بالنمو قبل الساقين بعدة أيام. ويصبح تمييز أصابع اليدين والقدمين ممكناً في الأسبوع السادس، وتتشكل عندما تموت خلايا معينة وتترك فراغات في النسيج المتبقي.
- العينان والأذنان. يبدأ نموها في الأسبوع الرابع من الحمل. ويتشكل كلا هذين العضوين بسرعة. وتظهر الأجزاء الخارجية للأذنين مع الأسبوع السادس. وغالبًا ما تنجم عيوب في العينين والأذنين عن شذوذات تحدث بين الأسبوع الرابع والسادس من الحمل.
- بنى الفم. مثل الشفتين والحنك، تبدأ بالتشكل خلال الأسبوع الرابع والخامس من الحمل. وتتشكل الشفتان والحنك بين الأسبوع السادس والتاسع من الحمل. ويتم تشكل كل منهما من تركيبات ثنائية تتحرك تدريجيًا من الجوانب نحو منتصف الوجه ثم تندمج. وإذا ما تدخل أي شيء في النمو الطبيعي خلال هذه الفترة، فقد يحدث انشقاق في الشفة العليا أو الحنك. ويطلق على هذه العيوب بالشفة المشقوقة أو الحنك المشقوق.
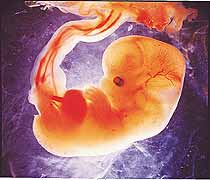
نمو الجنين
من الأسبوع التاسع للحمل حتى الولادة يُدعى الطفل المتطور الجنين. وفي الأشهر الثلاثة الأولى من هذه الفترة يزداد طول الجنين بسرعة لينمو تقريبًا 5سم في كل من هذه الأشهر. والتغيير اللافت للنظر في الأشهر اللاحقة من الحمل، هو ازدياد وزن الجنين حيث تكتسب معظم الأجنة زيادة في الوزن تقدر بحوالي 700 جرام في الشهرين الثامن والتاسع من الحمل.
مراحل النمو
عمومًا يقسّم الأطباء الحمل إلى ثلاثة أجزاء، يتكون كل جزء منها من ثلاثة أشهر، ويطلق عليها الأثاليث. وبنهاية الأثلوث الأول، يزن الجنين حوالى 28جم ويبلغ طوله 7,5سم تقريبًا. وبنهاية الأثلوث الثاني. يزن الجنين 850 جم تقريبًا ويبلغ طوله 35سم. وبنهاية الأثلوث الثالث يبلغ طول الجنين 50سم ووزنه 3,2كجم تقريبًا.
وتشعر الأم بحركات الجنين مع الشهر الخامس للحمل. وأثناء هذا الوقت، يغطي شعر ناعم يدعى الزَّغَب جسم الجنين، ويظهر الشعر أيضًا على الرأس. ويختفي الزَّغَب في فترة نهاية الحمل أو بعد الولادة بقليل. وتفتح جفون العين مع الأسبوع السادس والعشرين من الحمل.
وخلال الأسبوع الثامن والعشرين تنمو أظافر أصابع اليدين والقدمين نموًا جيدًا. وحتى الأسبوع الثلاثين من الحمل، يظهر الجنين ضاربًا إلى الحمرة وشفافًا نظرًا لرقة الجلد والافتقار إلى الشحوم تحت الجلد. وفي آخر ستة أو ثمانية أسابيع قبل الولادة تنمو الشحوم بسرعة، ويصبح الجلد أملس ومتكامل النمو.
تمر الأم أيضًا أثناء الحمل بعدة تغيرات جسمانية. فمثلاً، يزداد وزن المرأة الحامل ويزداد حجم ثدييها. وللحصول على معلومات أكثر عن هذه التغيرات،
فحص الجنين
يستطيع الأطباء استخدام وسائل عدة لمراقبة تطور نمو الجنين في رحم الأم. وهناك تقنيتان يغلب استخدامها وهما تخطيط الصدى وبزل السلى.
ويشتمل تخطيط الصدى، والذي يسمى أيضًا الموجات فوق الصوتية، على استخدام موجات صوتية عالية التردد لإنتاج صورة للجنين على شاشة. وبفحص شكل ومظاهر جسم الجنين يتمكن الطبيب من قياس نموه وكشف التشوهات. ويمكن أيضًا كشف الشذوذات الجنينية ببزل السلى. وتنطوي هذه التقنية على استخلاص عينة من سائل السلى المحتوي على خلايا الجنين. ثم يجري تحليل وفحص السائل والخلايا.
الولادة
تدعى عملية الوضع بالمخاض. ومن خلال هذه العملية، يُدفع الجنين والمشيمة خارج الرحم. ويعتقد العلماء أن الوضع يبدأ بإطلاق هورمونات معينة من الغدد الكظرية للجنين.
ويقال عن الجنين الذي يمر عبر فترة نمو عادية قبل الولادة أنه قد حان أوانه. ويحصل الوضع في الفترة بين الأسبوع السابع والثلاثين والثالث والأربعين للحمل. ويُدعى الحمل الذي يبدأ قبل الأسبوع السابع والثلاثين بالولادة المبكرة. أما الوضع الذي يبدأ بعد الأسبوع الثالث والأربعين فيُدعى بالوضع بعد الأوان. وتتوفر لدى الأطفال الذين يولدون أثناء الفترة الطبيعية أو بعدها أفضل الفرص العادية للعيش. ويعيش أيضًا معظم الأطفال الذين يولدون بين الأسبوع السادس والعشرين والسادس والثلاثين من الحمل. ولكن بعض هؤلاء الأطفال قد يعانون من مشاكل صحية نظرًا لعدم اكتمال نمو أجهزتهم التنفسية والعصبية المركزية. أما فرصة بقاء الأطفال الذين يولدون دون الأسبوع السادس والعشرين أحياء فتعتبر ضئيلة.
مراحل الولادة
الولادة لها ثلاث مراحل. تبدأ المرحلة الأولى بحدوث تقلصات وارتخاءات متناوبة لعضلات الرحم. وتُدعى انقباضات الرحم هذه آلام الولادة. وعند ابتداء الولادة يكون الجنين محاطًا بأغشية واقية ومثبتًا في مكانه بوساطة عنق الرحم. وخلال المرحلة الأولى من الولادة، يأخذ عنق الرحم بالتوسع. وتنتهي هذه المرحلة عندما يتسع عنق الرحم بالكامل إلى قطر 10سنتميترات تقريبًا. ومرحلة الولادة الأولى هي الأطول زمنًا حيث تستغرق الفترة الإجمالية لولادة امرأة حامل للمرة الأولى حوالى 14 ساعة تقريبًا. أما النساء اللاتي سبق لهن الولادة، فتستغرق هذه العملية لديهن عادة ثماني ساعات، وفي بعض الحالات أقل من ذلك.
تبدأ المرحلة الثانية من الولادة بالتوسع الكامل لعنق الرحم وتنتهي بخروج الطفل. وقد تستغرق هذه المرحلة من ساعة إلى خمس ساعات. ويساعد انقباض عضلات الرحم والبطن على دفع الطفل عبر عنق الرحم خارج المهبل. ويولد أغلبية الأطفال بخروج الرأس أولاً. ولكن أحيانًا قد يولد البعض بخروج أكتافهم أو مؤخراتهم أولاً. وبعد خروج الرأس، تخرج بقية الجسم بسهولة.
وتبدأ المرحلة الثالثة من الولادة بعد ولادة الطفل، وتنتهي بطرد المشيمة خارج الرحم، ويطلق عليها في هذه الحال الخلاص. وتستغرق هذه المرحلة تقريبًا 30 دقيقة. وبعد دقائق من ولادة الطفل يُشد الحبل السري بإحكام ويُقطع، ومن ثم تفصل المشيمة عن الرحم وتمرَّر خارج المهبل.
وقد يسبب صغر حوض المرأة أو ظروف أخرى صعوبة في خروج الطفل عبر المهبل. وفي هذه الحالات، قد يستعين الأطباء بالجراحة لإخراج الطفل من بطن الأم. ويدعى هذا الإجراء العملية القيصرية.
الرضيع الحديث الولادة
أثناء الولادة يزن المولود 3,2 كيلوجرام تقريبًا، ويبلغ طوله 50سم تقريبًا، ويتغذى الرضيع من حليب ثدي الأم أو وصفة من حليب مجفف ومغذيات أخرى. ويستطيع المولود البقاء حيًا خارج جسم الأم، ولكنه بحاجة إلى رعاية دائمة.